
Протокол ведения больных. Гонококковая инфекция
Приложение
УТВЕРЖДЕНО
приказом Минздрава России
от 20 августа 2003 года N 415
ПРОТОКОЛ ВЕДЕНИЯ БОЛЬНЫХ
Гонококковая инфекция
I. Область применения
Протокол ведения больных "Гонококковая инфекция" предназначен для применения в системе здравоохранения Российской Федерации
II. Нормативные ссылки
В настоящем протоколе использованы ссылки на следующие документы:
- Постановление Правительства Российской Федерации от 05.11.97 N 1387 "О мерах по стабилизации и развитию здравоохранения и медицинской науки в Российской Федерации" (Собрание законодательства Российской Федерации, 1997, N 46, ст.5312).
- Постановление Правительства Российской Федерации от 26.10.99 N 1194 "О Программе государственных гарантий обеспечения граждан Российской Федерации бесплатной медицинской помощью"* (Собрание законодательства Российской Федерации, 1999, N 44, ст.5322).
________________
* На территории Российской Федерации документ не действует. Утратил силу на основании постановления Правительства Российской Федерации от 26 ноября 2004 года N 690. - Примечание изготовителя базы данных
III. Обозначения и сокращения
В настоящем протоколе ведения больных используются следующие обозначения и сокращения:
|
Международная статистическая классификация болезней и проблем, связанных со здоровьем |
IV. Общие положения
Протокол ведения больных "Гонококковая инфекция" разработан для решения следующих задач.
- Определение спектра диагностических и лечебных процедур, оказываемых больным гонококковой инфекцией.
- Определение алгоритмов диагностики и лечения гонококковой инфекции.
- Установление единых требований к порядку профилактики, диагностики и лечения больных гонококковой инфекцией.
- Унификация расчетов стоимости медицинской помощи, разработка базовых программ обязательного медицинского страхования и тарифов на медицинские услуги и оптимизация системы взаиморасчетов между территориями за оказанную больным гонококковой инфекцией медицинскую помощь.
- Формирование лицензионных требований и условий осуществления медицинской деятельности.
- Определение формулярных статей лекарственных средств, применяемых для лечения гонококковой инфекции.
- Осуществление контроля объемов, доступности и качества медицинской помощи, оказываемой пациенту в медицинском учреждении в рамках государственных гарантий обеспечения граждан бесплатной медицинской помощью.
Область распространения настоящего протокола - лечебно-профилактические учреждения всех уровней, включая специализированные дерматовенерологические учреждения (кабинеты, отделения).
В настоящем протоколе используется шкала убедительности доказательств данных:
А - Доказательства убедительны: есть веские доказательства предлагаемому утверждению,
В - Относительная убедительность доказательств: есть достаточно доказательств в пользу того, чтобы рекомендовать данное предложение,
С - Достаточных доказательств нет: имеющихся доказательств недостаточно для вынесения рекомендации, но рекомендации могут быть даны с учетом иных обстоятельств,
D - Достаточно отрицательных доказательств: имеется достаточно доказательств, чтобы рекомендовать отказаться от применения данного лекарственного средства или медицинской технологии в определенной ситуации,
Е - Веские отрицательные доказательства: имеются достаточно убедительные доказательства того, чтобы исключить лекарственное средство или методику из рекомендаций.
V. Ведение протокола ведения больных
Ведение протокола ведения больных "Гонококковая инфекция" осуществляется ГУ "Центральный научно-исследовательский кожно-венерологический институт" Министерства здравоохранения Российской Федерации. Система ведения предусматривает взаимодействие ГУ "Центральный научно-исследовательский кожно-венерологический институт" Министерства здравоохранения Российской Федерации со всеми заинтересованными организациями.
VI. Общие вопросы
Гонорея - инфекционное заболевание человека, вызываемое гонококком. Гонококки - специфические паразиты человека, описанные Альбертом Нейссером (1879) - Грамм-отрицательные диплококки (Neisseria gonorrhoeae, Diplococcus gonorrhoeae), представляющие собой бобовидной формы, неподвижные, не образующие спор гноеродные бактерии.
Гонорея является одной из наиболее распространенных инфекций, передаваемых половым путем. Заболевание регистрируется у лиц обоего пола в любом возрасте. У мужчин, больных гонореей, как правило, появляются субъективные симптомы заболевания, вынуждающие их обращаться за медицинской помощью, у женщин гонорея нередко протекает субъективно бессимптомно, что может приводить к позднему выявлению заболевания и развитию осложнений. Инфицирование происходит при половых контактах с больным гонореей. Дети могут инфицироваться при прохождении плода через родовые пути матери, больной гонореей, нарушении правил личной гигиены и ухода за детьми, а также путем прямого полового контакта. Гонококковое воспаление приводит к дегенерации и инфильтрации эпителия мочеполовых органов. При длительном течении заболевания в подслизистом слое образуется сначала поверхностный, а затем более глубокий инфильтрат из лимфоидных элементов, который может замещаться рубцовой тканью. Спаечный адгезивный процесс, локализующийся в трубах, может приводить к трубному бесплодию.
Гонококки поражают слизистые оболочки, в частности - мочеиспускательного канала, влагалища, прямой кишки, полости рта, носа, гортани, конъюнктивы. Процесс может распространяться на парауретральные железы, бульбоуретральные (куперовы) железы, семенные пузырьки, яички и их придатки, семявыносящие протоки, большие вестибулярные железы, стенки матки, яичники, маточные трубы и другие органы.
В соответствии с Международной статистической классификацией болезней и проблем, связанных со здоровьем, десятого пересмотра учитывают следующие формы гонококковой инфекции:
- А 54.0 - Гонококковая инфекция нижних отделов мочеполового тракта без абсцедирования парауретральных и придаточных желез (включает: уретрит, цистит, вульвовагинит, цервицит);
- А 54.1 - Гонококковая инфекция нижних отделов мочеполового тракта с абсцедированием парауретральных и придаточных желез (включает: гонококковый абсцесс больших вестибулярных желез);
- А 54.2 - Гонококковый пельвиоперитонит и другая гонококковая инфекция мочеполовых органов (включает: эпидидимит, орхит, простатит, воспалительные заболевания органов малого таза у женщин);
- А 54.3 - Гонококковая инфекция глаз (включает: конъюнктивит, иридоциклит, гонококковая офтальмия новорожденных);
- А 54.4 - Гонококковая инфекция костно-мышечной системы (включает: артрит, бурсит, остеомиелит, синовит, теносиновит);
- А 54.5 - Гонококковый фарингит;
- А 54.6 - Гонококковая инфекция аноректальной области;
- А 54.8 Другие гонококковые инфекции (включает: абсцесс мозга, эндокардит, менингит, миокардит, перикардит, перитонит, пневмония, сепсис, поражение кожи).
Настоящим протоколом определен спектр диагностических и лечебных вмешательств, оказываемых больным гонореей, объединенных следующими моделями:
- Гонококковая инфекция локализованная;
- Гонококковая инфекция с системными проявлениями.
Гонококковая инфекция локализованная включает в себя поражение слизистой оболочки нижних отделов мочеполовой системы без абсцедирования парауретральных и придаточных желез или ротоглотки, прямой кишки, органа зрения без осложнений.
У мужчин клиническая картина локализованной гонококковой инфекции (уретрит или цистит, проктит, конъюнктивит, фарингит) зависит от характера, степени тяжести воспалительного процесса и может характеризоваться дизурией, гнойными выделениями из мочеиспускательного канала, болью в промежности с иррадиацией в область прямой кишки, нарушениями эрекции и оргазма. Субъективно бессимптомная гонококковая инфекция уретры встречается менее чем у 10% мужчин.
У женщин клинические проявления локализованной гонококковой инфекции характеризуются симптомами уретрита, цервицита, цистита, вульвовагинита. Пациентки могут предъявлять жалобы на дизурию, вагинальные выделения гнойного характера, зуд, жжение, дискомфорт в области наружных половых органов, диспареунию, боль в нижней части живота. Более чем у половины пациенток с гонореей отмечается субъективно асимптомное течение гонореи.
В зависимости от топического диагноза при объективном обследовании у лиц обоего пола могут обнаруживаться гиперемия, отечность области наружного отверстия мочеиспускательного канала, инфильтрация стенок уретры, слизисто-гнойный характер уретрального отделяемого. Осмотр вульвы и влагалища у женщин выявляет гиперемию, отечность слизистой оболочки, слизисто-гнойные цервикальные или вагинальные выделения. При гонококковом цервиците отмечается отечность и гиперемия слизистой оболочки шейки матки, нередко с цирцинарной эрозией.
Гонококковое поражение прямой кишки встречается значительно чаще у женщин, чем у мужчин, причем особенно часто ее находят при гонококковой инфекции у девочек. Гонококковая инфекция аноректальной области чаще встречается в сочетании с поражением урогенитальной системы.
Пути инфицирования гонококковой инфекцией прямой кишки у мужчин и женщин различны. Среди мужчин гонококковая инфекция аноректальной области развивается обычно у гомосексуалистов или в результате образования свища в прямой кишке при гонококковом абсцессе простаты или семенных пузырьков. Путем инфицирования женщин может явиться либо генитоанальный половой контакт, либо - в результате непосредственного контакта вагинальных выделений с анальным отверстием.
При данной локализации гонококковой инфекции могут наблюдаться зуд, жжение в заднем проходе, незначительные выделения желтоватого или красноватого цвета. При локализации процесса выше анального отверстия наблюдаются болезненные позывы к дефекации, боль при испражнениях, гнойные выделения, нередко с примесью крови, вторичные запоры, субфебрильная температура. Объективные симптомы - гиперемия, гнойное отделяемое в складках анального отверстия могут наблюдаться у 50-60% больных аноректальной гонореей.
Патологические изменения слизистой оболочки прямой кишки устанавливают с помощью ректального зеркала или ректоскопа.
Гонококковое поражение ротоглотки может протекать как изолированно, так и в сочетании с гонореей урогенитального тракта и других локализаций. Гонококковый фарингит возникает вследствие орогенитальных половых контактов, при этом происходит инфицирование глотки и других органов ротовой полости: миндалин, десен, языка, небных дужек с язычком. В связи с этим наряду с гонококковым фарингитом может также встретиться гонококковое поражение небных миндалин, десен, языка, небного язычка.
Клинически гонококковый фарингит зачастую протекает асимптомно и обнаруживается лишь при бактериологическом исследовании. Большинство больных гонококковым фарингитом не имеют субъективных проявлений заболевания. Изредка пациентов могут беспокоить сухость в глотке, боль, усиливающаяся при глотании, "першение" в глотке. Однако при осмотре возможно обнаружение гиперемии и отечности слизистой оболочки ротоглотки, также могут встречаться участки, покрытые налетом желто-серого цвета. Могут обнаруживаться отдельные фолликулы в виде ярко-красных зерен. Также возможно увеличение регионарных лимфоузлов и субфебрильная температура. Иногда отмечается осиплость голоса. Воспалительный процесс может распространяться на другие участки слизистой оболочки полости рта, мягкого неба, десен. Миндалины и небный язычок при гонококковом процессе могут быть увеличены в размере и гиперемированы. Гонококковый гингивит может сопровождаться кровоточивостью десен и появлением неприятного запаха изо рта. Подобные нераспознанные асимптомные формы становятся крайне важными с эпидемиологической точки зрения, а также могут быть причиной диссеминации гонококковой инфекции в популяции.
Гонококковая инфекция структур глаза, как правило, сопровождается резкой болезненностью, слезотечением, припухлостью век, светобоязнью, появлением обильного гнойного отделяемого в углах пораженного глаза. Аутоинфицирование возможно при несоблюдении правил личной гигиены, лимфо- и гематогенном распространении инфекции (при диссеминации процесса).
Гонококковая инфекция с системными проявлениями включает в себя поражение с одной или несколькими локализациями: нижних отделов мочеполовой системы с абсцедированием парауретральных и придаточных желез, верхних отделов мочеполовой системы; органов малого таза у женщин; ротоглотки, прямой кишки, структур глаза с осложнениями; диссеминированный процесс (поражение костно-мышечной, сердечно-сосудистой, нервной, дыхательной, желудочно-кишечной систем, кожи; сепсис).
При поражении парауретральных желез удается пропальпировать плотные болезненные образования величиной с просяное зерно. Воспаленные бульбоуретральные железы определяются пальпаторно по обеим сторонам срединной линии промежности в виде чувствительного болезненного уплотнения. В большинстве случаев поражение бульбоуретральных желез уретры бывает односторонним, чаще слева. Изолированное их поражение наблюдается крайне редко. Субъективные симптомы зависят от характера, степени тяжести воспалительного процесса и могут характеризоваться как местными симптомами: дизурией, гнойными выделениями из мочеиспускательного канала, болевыми ощущениями при эрекциях, болью в области промежности, так и общими явлениями интоксикации.
Гонококковое воспаление придатка яичка (эпидидимит) возникает в результате инфицирования гонококками придатка яичка (из предстательной части уретры через семявыносящий проток или, минуя его, через лимфатические сосуды). Обычно эпидидимит развивается остро, характеризуется появлением боли в области придатка яичка и паховой области. Объективно придаток увеличен, плотный и болезненный при пальпации, охватывает яичко сверху, сзади и снизу; нарастают симптомы интоксикации.
Клинической картине гонококкового воспаления яичек и их придатков (эпидидимоорхита), предстательной железы (простатит) чаще всего предшествует воспаление слизистой оболочки мочеиспускательного канала (уретрит), на фоне которого развивается поражение яичка, его придатка, предстательной железы. Однако крайне редко может возникать изолированное поражение вышеуказанных органов. Субъективные проявления зависят от характера, степени тяжести воспалительного процесса, давности заболевания, одно- или двустороннего поражения органов мошонки и характеризуются местными и общими симптомами. К местным симптомам относятся: гнойные выделения из мочеиспускательного канала, боль в промежности с иррадиацией в область прямой кишки, в нижней части живота, боль в области мошонки, которая может распространяться на семенной канатик, паховый канал, область поясницы, крестца. Наблюдается болезненное, учащенное, затрудненное мочеиспускание, редко - острая задержка мочи, чувство неполного опорожнения мочевого пузыря, симптом терминальной гематурии при поражении предстательной железы. К общим явлениям - повышение температуры тела до 40°С, "потрясающий" озноб на высоте температуры, общая слабость, утомляемость.
Гонококковый простатит имеет острое или хроническое течение. В зависимости от степени поражения различают катаральный, фолликулярный и паренхиматозный простатит. Зачастую простатит сочетается с воспалением семенных пузырьков - везикулитом. Если воспалительный процесс ограничивается лишь выводными протоками, то формируется катаральный простатит и субъективные расстройства отсутствуют, заболевание протекает субъективно бессимптомно. Распространение поражения на дольки железы с развитием в них псевдоабсцессов характерно для фолликулярного простатита. Острый паренхиматозный простатит характеризуется выраженными симптомами интоксикации, болью в нижней части живота, дизурией.
Субъективно асимптомное течение гонореи встречается более чем у половины пациенток. Гонококковое воспаление преддверия влагалища у женщин (вестибулит) развивается в 8-20% наблюдений спустя 2-3 недели после инфицирования. При поражении выводных протоков больших вестибулярных (бартолиновых) желез определяются: гиперемия вокруг наружных отверстий протоков (гонорейные пятна), незначительные слизисто-гнойные выделения, болезненность и отечность протоков при пальпации. При обтурации наружного отверстия протока формируется ложный абсцесс железы. Нередко вестибулит разрешается самостоятельно, гнойный секрет постепенно приобретает слизистый характер, припухлость уменьшается, иногда образуется киста выводного протока большой вестибулярной железы. В случае присоединения к гонококкам гноеродных микроорганизмов формируется истинный абсцесс, при этом общее состояние больных нарушается, температура тела повышается до 38-39°С и сопровождается болевым синдромом.
Гонококковое поражение верхних отделов мочеполовой системы у женщин представлено эндометритом, сальпингоофоритом, зндомиометритом, сальпингитом, пельвиоперитонитом в различных комбинациях.
Проникновение гонококков в полость матки и развитие эндометрита может проявляться симптомами интоксикации организма, болью в нижней части живота с иррадиацией в область крестца. Выделения из вагины и цервикального канала могут быть обильными, жидкими, гнойными, иногда - сукровичного характера. При бимануальном гинекологическом исследовании определяется болезненная увеличенная матка мягковатой консистенции. У многих больных повышается РОЭ при нормальном количестве лейкоцитов крови. В ряде случаев появляются небольшие кровотечения в дни овуляции (на 12-14-й день менструального цикла), которые, как правило, сопровождаются болью в нижней части живота.
При хроническом течении эндометрита субъективные проявления менее выражены, боль в нижней части живота менее интенсивна и чаще возникает во время движения, при половых сношениях. Температура тела чаще нормальная, но бывает и субфебрильной. При бимануальном гинекологическом исследовании отмечается некоторое увеличение матки, имеющей плотную консистенцию, и ограничение ее подвижности.
При распространении воспалительного процесса на мышечный слой матки возникает миометрит, при котором более выражены симптомы интоксикации: озноб, тошнота, рвота, частый пульс, высокая температура тела. Менструации нерегулярные и обильные. Матка равномерно увеличена и болезненна. При хроническом миометрите наблюдаются: чувство тяжести в нижней части живота, болезненность в области поясницы и крестца. В результате разрастания соединительной ткани матка сильно уплотняется.
Для восходящей гонореи характерным признаком является быстрое распространение инфекции из матки на маточные трубы, яичники, брюшину. Признаки воспаления этих органов тесно сливаются друг с другом, так что трудно выделить картину сальпингита и оофорита. Гонококковый оофорит возникает вслед за сальпингитом, поэтому в клинической практике обычно наблюдается сальпингоофорит. При остром сальпингоофорите ухудшается общее состояние, отмечается высокая температура тела, учащенный пульс, потеря аппетита, тошнота, рвота. В крови увеличивается количество лейкоцитов, повышается РОЗ (до 40-60 мм/ч). При двуручном гинекологическом исследовании с обеих сторон определяются утолщенные, отечные, резко болезненные придатки. Боль нередко носит схваткообразный характер, сопровождается ознобом. При образовании пиосальпинкса состояние больных ухудшается, усиливается боль, распространяясь с гипогастральной в межгастральную область. При бимануальном гинекологическом исследовании с двух сторон oт матки обнаруживаются направленные кзади, ограниченно подвижные или неподвижные, болезненные при пальпации образования размером 5-10 см.
Распространяясь по слизистой оболочке, гонококки вместе с гнойным содержимым через ампулярный конец попадают на тазовую брюшину. Различают пельвиоперитонит, который является одной из форм местного перитонита и воспаление брюшины за пределами малого таза - нижнего и верхнего этажей брюшной полости, соответствующее распространенному перитониту.
Диффузный гонококковый перитонит наблюдается редко. Факторами, способствующими его развитию, являются: половые эксцессы, алкогольное опьянение, чрезмерное физическое напряжение, изменение резистентности организма. Для заболевания характерно появления резкой боли в животе, высокой температуры, тошноты, рвоты, задержки стула, учащение пульса. Живот при пальпации резко болезненный во всех отделах, особенно в нижних, где определяются напряжение мышц брюшной стенки и положительный симптом раздражения брюшины. При бимануальном гинекологическом исследовании детальная пальпация невозможна из-за резкой болезненности сводов влагалища. Заболевание может возникнуть во время или сразу после менструации, аборта, родов, физических нагрузок.
После гонококкового пельвиоперитонита при своевременно начатом и правильно проводимом лечении прогноз благоприятный, но может развиться диффузный перитонит.
Следствием гонококкового пельвиоперитонита могут быть облитерирующие спаечные процессы тазовых органов, появление хронических тазовых болей, снижение показателей качества жизни.
Кроме того, у женщин чаще, чем у мужчин наблюдается пиелонефрит, в происхождении которого наряду с гонококками важная роль принадлежит бактериям кишечной группы и стафилококкам.
У новорожденного симптомы гонококковой инфекции появляются на 2-5-е сутки жизни и включают офтальмию новорожденных, ринит, уретрит, вагинит, вульвовагинит, сепсис, менингит, что сопровождается общим тяжелым состоянием ребенка.
В детском и подростковом возрасте процесс манифестируется вагинитами и эктопиями шейки матки. При гонококковом вульвите и вагините у девочек (до периода менархе) в патологический процесс вовлекается вульварное кольцо, кожа больших половых губ и прилежащих складок.
Гонорея у девочек имеет ряд особенностей, основными из которых являются многоочаговость поражения, склонность к рецидивам и постгонорейным осложнениям.
При диссеминированной гонорее могут развиться эндокардит, перикардит, менингит, артрит, абсцесс мозга, пневмония, перитонит, сепсис, остеомиелит, синовит, клиническая картина которых не имеет патогномоничных симптомов.
Необходимо учитывать, что современное течение гонококковой инфекции характеризуется мало- или асимптомным течением при положительной лабораторной диагностике (обнаружение Neisseria gonorrhoeae при микроскопическом и/или культуральном обследовании).
Диагностика основана на данных анамнеза, оценке субъективных и объективных симптомов заболевания и обнаружения Neisseria gonorrhoeae при лабораторных исследованиях (микроскопия препарата, окрашенного по Грамму, культуральное исследование). Забор материала для исследования из уретры производится не менее чем через 3 часа после последнего мочеиспускания. После взятия клинического материала у мужчин проводят 2-стаканную пробу (так называемую пробу Томпсона).
При наличии показаний при гонококковой инфекции с системными проявлениями объем и характер обследования определяются совместно с профильными специалистами (окулист, проктолог, оториноларинголог, невропатолог и т.д.) и проводится по соответствующему протоколу.
Систематические обзоры, рандомизированные, контролируемые исследования, подтверждающие целесообразность применения провокаций для повышения эффективности диагностики гонококковой инфекции, не найдены.
У девочек (до наступления менархе) и женщин (в менопаузе) проводятся микроскопические и культуральные исследования, но диагноз гонореи устанавливается на основании культурального исследования (роста гонококка с определением его ферментативных свойств). Девственницам проводится вагиноскопия, а получение клинического материала производится петлей или микротампоном из задней ямки преддверия влагалища непосредственно за девственной плевой.
В настоящее время для лечения гонококковой инфекции наиболее эффективными препаратами являются цефалоспорины, фторхинолоны, аминоциклион (спектиномицин). Это обусловлено тем, что отдельные штаммы гонококков вырабатывают пенициллиназу или 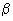 -лактамазу, обеспечивающие резистентность последних к пенициллину и его дериватам. Терапевтическое использование препаратов данной группы возможно только при доказанной чувствительности гонококка к конкретному препарату. В пилотном исследовании, проведенном в Смоленской области (Страчунский Л.С., 1999), резистентность гонококков к пенициллину составила 77,9%, что согласуется с данными аналогичных международных исследований, проведенных в последние годы, и подтверждает нецелесообразность применения пенициллинов при лечении гонококковой инфекции.
-лактамазу, обеспечивающие резистентность последних к пенициллину и его дериватам. Терапевтическое использование препаратов данной группы возможно только при доказанной чувствительности гонококка к конкретному препарату. В пилотном исследовании, проведенном в Смоленской области (Страчунский Л.С., 1999), резистентность гонококков к пенициллину составила 77,9%, что согласуется с данными аналогичных международных исследований, проведенных в последние годы, и подтверждает нецелесообразность применения пенициллинов при лечении гонококковой инфекции.
Патогенетическое, симптоматическое (при необходимости - хирургическое) лечение гонококковой инфекции осуществляется профильными специалистами по соответствующему протоколу.
Профилактика гонореи подразумевает исключение случайных половых контактов, использование презервативов и средств индивидуальной профилактики, соблюдение личной и половой гигиены. Следует информировать больного о необходимости использования презерватива при половых контактах до полного излечения. Обязательному обследованию и лечению подлежат все половые партнеры больных с симптомами, если они имели половой контакт с больными за последние 14 дней, или обследуется и лечится последний половой партнер, если контакт был ранее. При отсутствии симптомов у больного гонореей обследованию и лечению подлежат все половые партнеры за последние 60 дней. На первичном приеме необходимо убедить пациента в проведении исследований на другие инфекции, передаваемые половым путем (сифилис, хламидиоз, трихомониаз, а также ВИЧ, вирусные гепатиты В и С).
С целью профилактики сопутствующей хламидийной инфекции, при невозможности проведения диагностики хламидиоза, все схемы лечения гонококковой инфекции целесообразно сопровождать назначением противохламидийных препаратов по соответствующему протоколу.
При неустановленном источнике инфицирования рекомендуется повторное серологическое обследование на сифилис через 3 месяца, на ВИЧ, гепатиты В и С - через 3 и 6 месяцев.
Установление клинико-микробиологических критериев излеченности гонококковой инфекции проводится через 2 и 14 дней после окончания лечения (дальнейшие исследования по показаниям). При установленном источнике инфицирования и отрицательных результатах обследования на гонорею пациенты дальнейшему наблюдению по данному протоколу не подлежат.
VII. Характеристика требований
7.1. Модель пациента
нозологическая форма: Гонококковая инфекция локализованная
стадия: Острая;
фаза: нет;
осложнение: без осложнений.
Код по МКБ-10: А 54.0
7.1.1. Критерии и признаки, определяющие модель пациента
1. Клинические проявления гонококковой инфекции (как минимум один из указанных признаков):
-
у мужчин - гнойные выделения из уретры, заднего прохода, боль в промежности, дизурия, нарушения эрекции и оргазма; сухость, боль и першение в глотке; болезненность, слезотечение, припухлость век, появление обильного гнойного отделяемого в углах пораженного глаза, боль при дефекации.
у женщин - гнойные выделения из влагалища заднего прохода, дизурия, зуд, жжение, дискомфорт в области наружных половых органов, болезненность сухость, боль и першение в глотке; болезненность, слезотечение, припухлость век, появление обильного гнойного отделяемого в углах пораженного глаза, боль при дефекации.
2. Обнаружение Neisseria gonorrhoeae при микроскопическом или культуральном обследовании.
3. Анамнестические данные о половом контакте с больным гонореей.
7.1.2. Порядок включения пациента в протокол
Пациент включается в протокол в том случае, если состояние больного (анамнез, клинические данные) удовлетворяет критериям и признакам, определяющим модель пациента.
7.1.3. Требования к диагностике амбулаторно-поликлинической
|
Код |
Наименование |
Кратность выполнения |
|
01.008.01 |
Прием (осмотр, консультация) врача-дерматовенеролога первичный |
1 |
|
09.20.003 |
Микробиологическое исследование влагалищного отделяемого |
по потребности |
|
09.28.003 |
Микробиологическое исследование глазных структур и жидкостей |
по потребности |
|
09.28.033 |
Микробиологическое исследование отделяемого из уретры |
1 |
|
09.20.011 |
Микробиологическое исследование отделяемого из цервикального канала |
по потребности |
|
09.20.012 |
Микробиологическое исследование секрета больших парауретральных и вестибулярных желез |
по потребности |
|
09.07.004 |
Микробиологическое исследование отделяемого из ротоглотки |
по потребности |
|
09.21.006 |
Микробиологическое исследование секрета |
по потребности |
|
09.26.001 |
Микробиологическое исследование глазных структур и жидкостей |
по потребности |
|
11.05.001 |
Взятие крови из пальца |
по потребности |
|
41.20.003 |
Получение цервикального мазка |
по потребности |
|
11.20.006 |
Получение влагалищного мазка |
по потребности |
|
11.26.009 |
Получение мазка содержимого конъюнктивальной полости и слезоотводящих путей |
по потребности |
|
11.28.006 |
Получение уретрального отделяемого |
1 |
|
02.20.001 |
Осмотр шейки матки в зеркалах |
по потребности |
|
01.21.003 |
Пальпация при патологии мужских половых органов |
по потребности |
|
01.20.003 |
Пальпация в гинекологии |
по потребности |
|
03.052.01 |
Ультразвуковое исследование матки и придатков |
|
|
03.20.001 |
Кольпоскопия |
по потребности |
|
04.20.001 |
Ультразвуковое исследование простаты |
по потребности |
|
04.21.002 |
Ультразвуковое исследование мошонки (яички, придатки) |
по потребности |
|
03.016.06 |
Анализ мочи общий |
по потребности |
|
03.016.02 |
Общий (клинический) анализ крови |
по потребности |
|
11.12.009 |
Взятие крови из периферической вены |
по потребности |
|
09.28.001 |
Исследование осадка мочи |
по потребности |
|
03.19.001 |
Ректоскопия |
по потребности |
|
09.28.021 |
Микробиологическое исследование мочи |
по потребности |
|
03.19.001 |
Ректоскопия |
по потребности |
|
Вагиноскопия |
по потребности |
7.1.4 Характеристика алгоритмов и особенностей выполнения немедикаментозной помощи
Прием (осмотр, консультация) врача-дерматовенеролога первичный включает: сбор анамнеза и жалоб, осмотр, забор материала для микробиологического исследования.
Сбор анамнеза и жалоб
1. Выявляется источник инфицирования пациента.
Выясняется:
- время, прошедшее с момента сексуального контакта с предполагаемым источником заражения до появления субъективных симптомов;
- является ли он членом семьи, имеет или нет отношение к лицам, подлежащим периодическому обследованию;
- обследован ли половой партнер специалистом и поставлен ли диагноз "гонорея" либо другой урогенитальной инфекции.
Визуальное обследование
Осмотр кожного покрова и видимых слизистых оболочек, волосистой части головы, лица, шеи, туловища, конечностей, гениталий, перианальной области (для исключения кожных заболеваний и других инфекций, передаваемых половым путем).
Пальпаторное обследование
Пропальпировать все группы поверхностных лимфатических узлов: затылочные, подчелюстные, надключичные, подмышечные, паховые, подколенные (для исключения регионарного лимфаденита).
У женщин произвести пальпацию живота, больших вестибулярных и парауретральных желез, уретры, провести бимануальное гинекологическое обследование.
У мужчин пропальпировать уретру, предстательную железу, бульбоуретральные железы Купера и органы мошонки.
Пальпация проводится для исключения сопутствующей патологии и клинической оценки пораженных органов.
Лабораторные исследования
Исследования мочи оказывают помощь в диагностике сопутствующей патологии мочевыделительной системы и выявлении степени распространенности сопутствующей патологии при гонококковой инфекции.
Визуальное исследование мочи
У мужчин в обязательном порядке производится 2-стаканная проба (так называемая проба Томпсона). Наличие гнойных нитей и прочих включений только в первом стакане наблюдается в случае поражения переднего отдела уретры. При обнаружении патологических дериватов в обеих пробах целесообразно провести ректальное пальцевое обследование предстательной железы (противопоказано при остром процессе).
Микробиологическая диагностика применяется для идентификации возбудителя - Neisseria gonorrhoeae.
Взятие клинического материала у женщин осуществляется:
- для микроскопического исследования: из уретры, цервикального канала, нижнего отдела прямой кишки, ротоглотки; из боковых сводов влагалища больших вестибулярных и парауретральных желез - по показаниям;
- для культурального исследования: из уретры, цервикального канала, со слизистой оболочки конъюнктивы глаз, нижнего отдела прямой кишки, ротоглотки; влагалища и больших вестибулярных и парауретральных желез - по показаниям.
Взятие клинического материала у мужчин осуществляется:
- для микроскопического исследования из уретры, из нижнего отдела прямой кишки и ротоглотки;
- для культурального исследования: из уретры, со слизистой оболочки конъюнктивы глаз, нижнего отдела прямой кишки и ротоглотки.
Секрет простаты исследуется при наличии показаний.
Микробиологическая диагностика гонореи проводится до лечения, затем через 2 и 14 дней после лечения (дальнейшие исследования по показаниям).
Кольпоскопия и вагиноскопия
Высокоинформативные неинвазивные методы диагностики заболеваний шейки матки и влагалища, а также контроля состояния эпителия данных органов в различные физиологические периоды жизни женщины. При гонококковой инфекции возможно образование эрозии шейки матки, диспластических изменений эпителия, значительно повышающих риск развития онкологических заболеваний шейки матки.
Ультразвуковое исследование
Высокоинформативный неинвазивный метод обследования, применяемый для визуализации внутренних органов с целью оценки их состояния, диагностики возможных осложнений, а также контроля динамики воспалительного процесса.
Ректоскопия
Визуальный метод, позволяющий оценить состояние слизистой оболочки прямой кишки (характер и степень распространенности воспалительного процесса). При гонококковом поражении прямой кишки возможно обнаружение очаговой гиперемии, отечности слизистой оболочки, иногда - эрозий с гнойным налетом.
При обнаружении гонококковой инфекции заполняются:
- медицинская карта больного венерическим заболеванием (форма N 065-у, утвержденная Минздравом России от 28 октября 1996 года);
- извещение о больном с впервые в жизни установленным диагнозом (форма N 089/у-00, утвержденная Минздравом России от 1 октября 2000 года).
7. 1.5 Требования к лечению амбулаторно-поликлиническому
|
Код |
Наименование |
Кратность выполнения |
|
01.008.02 |
Прием (осмотр, консультация) дерматовенеролога повторный |
2 |
|
01.20.003 |
Пальпация в гинекологии |
|
|
01.21.003 |
Пальпация при патологии мужских половых органов |
по потребности |
|
02.20.001 |
Осмотр шейки матки в зеркалах |
по потребности |
|
03.016.06 |
Анализ мочи общий |
по потребности |
|
03.052.01 |
Ультразвуковое исследование матки и придатков |
по потребности |
|
03.19.001 |
Ректоскопия |
по потребности |
|
03.20.001 |
Кольпоскопия |
по потребности |
|
04.20.001 |
Ультразвуковое исследование простаты |
по потребности |
|
04.21.002 |
Ультразвуковое исследование мошонки (яички, придатки) |
по потребности |
|
09.07.005 |
Исследование отделяемого из полости рта на чувствительность к антибактериальным и противогрибковым средствам |
по потребности |
|
09.19.011 |
Исследование отделяемого из прямой кишки на чувствительность к антибактериальным и противогрибковым средствам |
по потребности |
|
09.20.003 |
Микробиологическое исследование влагалищного отделяемого |
по потребности |
|
09.20.011 |
Микробиологическое исследование отделяемого из цервикального канала |
по потребности |
|
09.20.013 |
Исследование отделяемого из влагалища на чувствительность к антибактериальным и противогрибковым средствам |
по потребности |
|
09.28.001 |
Исследование осадка мочи |
по потребности |
|
09.28.033 |
Микробиологическое исследование отделяемого из уретры |
по потребности |
|
09.28.034 |
Исследование отделяемого из уретры на чувствительность к антибактериальным и противогрибковым средствам |
по потребности |
|
11.02.002 |
Внутримышечное введение лекарств |
по потребности |
|
11.20.003 |
Получение цервикального мазка |
по потребности |
|
11.20.006 |
Получение влагалищного мазка |
по потребности |
|
11.28.006 |
Получение уретрального отделяемого |
по потребности |
|
13.30.003 |
Психологическая адаптация пациента |
1 |
|
Вагиноскопия |
по потребности |
7. 1.6. Характеристика алгоритмов и особенностей выполнения немедикаментозной помощи
Прием (осмотр, консультация) врача-дерматовенеролога повторный проводится для проведения осмотра, назначения терапии и для контроля эффективности лечения. При этом обращается внимание на наличие и характер сохранившихся или впервые появившихся жалоб и изменения в объективном состоянии после проведенного курса лечения.
Визуальное обследование
Осмотреть кожный покров и видимые слизистые оболочки, волосистую часть головы, лица, шеи, туловища, конечностей, гениталий, перианальной области (для исключения кожных заболеваний и других инфекций, передаваемых половым путем).
Пальпаторное обследование
Пальпация проводится для исключения сопутствующей патологии и клинической оценки пораженных органов.
Пропальпировать все группы поверхностных лимфатических узлов: затылочные, подчелюстные, надключичные, подмышечные, паховые, подколенные (для исключения регионарного лимфаденита).
У женщин произвести пальпацию живота, больших вестибулярных и парауретральных желез, уретры, провести бимануальное гинекологическое обследование.
У мужчин пропальпировать уретру, предстательную железу и органы мошонки.
Лабораторные исследования
Исследования мочи оказывают помощь в диагностике сопутствующей патологии мочевыделительной системы и выявлении степени распространенности сопутствующей патологии при гонококковой инфекции.
Визуальное исследование мочи
Исследования мочи оказывают помощь в диагностике сопутствующей патологии мочевыделительной системы и выявлении степени распространенности сопутствующей патологии при гонококковой инфекции.
У мужчин в обязательном порядке производится 2-стаканная проба (так называемая проба Томпсона). Наличие гнойных нитей и прочих включений только в первом стакане наблюдается в случае поражения переднего отдела уретры. При обнаружении патологических дериватов в обеих пробах целесообразно провести ректальное пальцевое обследование предстательной железы.
Микробиологическая диагностика применяется для идентификации Neisseria gonorrhoeae.
Взятие клинического материала у женщин осуществляется:
-
для микроскопического исследования: из уретры, цервикального канала, нижнего отдела прямой кишки, ротоглотки; влагалища, больших вестибулярных и парауретральных желез - по показаниям.
для культурального исследования: из уретры, цервикального канала, со слизистой оболочки конъюнктивы глаз, нижнего отдела прямой кишки, ротоглотки; влагалища и больших вестибулярных и парауретральных желез - по показаниям.
Взятие клинического материала у мужчин осуществляется:
- для микроскопического исследования: из уретры, из нижнего отдела прямой кишки и ротоглотки;
- для культурального исследования: из уретры, со слизистой оболочки конъюнктивы глаз, нижнего отдела прямой кишки и ротоглотки.
Секрет простаты исследуется при наличии показаний.
Кольпоскопия и вагиноскопия
Высокоинформативные неинвазивные методы диагностики заболеваний шейки матки и влагалища, а также контроля состояния эпителия данных органов в различные физиологические периоды жизни женщины. При гонококковой инфекции возможно образование эрозии шейки матки, диспластических изменений эпителия, значительно повышающих риск развития онкологических заболеваний шейки матки.
Ультразвуковое исследование
Высокоинформативный неинвазивный метод обследования, применяемый для визуализации внутренних органов с целью оценки их состояния, диагностики возможных осложнений, а также контроля динамики воспалительного процесса.
Ректоскопия или аноскопия
Метод позволяет визуализировать состояние слизистой оболочки прямой кишки для оценки характера и степени распространенности воспалительного процесса. При гонококковом поражении прямой кишки возможно обнаружение очаговой гиперемии, отечности слизистой оболочки, иногда - эрозий с гнойным налетом.
Цель психологической адаптации заключается в убеждении пациента (его родителей или его законного представителя) в том, что:
- заболевание наносит ущерб его здоровью, поэтому он нуждается в лечении;
- заболевание не представляет угрозу его жизни при адекватном лечении;
- заболевание представляет опасность для окружающих, чем вызвана необходимость проведения противоэпидемических мероприятий.
7. 1.7 . Требования к лекарственной помощи
|
Наименование группы |
Кратность (продолжительность) лечения |
|
Антибактериальные средства |
Согласно алгоритму |
7.1.8. Характеристика алгоритмов и особенностей применения медикаментов
Лечение локализованной гонококковой инфекции
Используется один из предложенных препаратов:
Цефтриаксон - 250 мг однократно внутримышечно (уровень убедительности доказательства А);
Ципрофлоксацин - 500 мг однократно внутрь (уровень убедительности доказательства А);
Офлоксацин - 400 мг однократно внутрь (уровень убедительности доказательства А);
Спектиномицин - 2,0 г однократно внутримышечно (уровень убедительности доказательства А);
Бензилпенициллин натриевая и калиевая соли - начальная доза 60000 ЕД в/м, последующие по 40000 ЕД каждые 3 часа, на курс лечения 3400000 ЕД (уровень убедительности доказательства С).
Особенности лечения гонококкового фарингита
Проводится при участии отоларингологов. Рекомендуется один из предложенных препаратов:
Цефтриаксон - 250 мг однократно внутримышечно (уровень убедительности доказательства А);
Ципрофлоксацин - 500 мг однократно внутрь (уровень убедительности доказательства А);
Офлоксацин - 400 мг однократно внутрь (уровень убедительности доказательства А).
При лечении гонококкового фарингита следует воздерживаться от назначения однократных доз спектиномицина и препаратов группы пенициллина, которые показали недостаточную эффективность эрадикации возбудителя.
Особенности лечения гонококкового конъюнктивита
Проводится при участии офтальмолога и осуществляется цефтриаксоном (уровень убедительности доказательства А) - однократно внутримышечно в дозе 1,0 г.
Возможно использование 1% раствора нитрата серебра или 1% тетрациклиновой или 0,5% эритромициновой глазных мазей (уровень убедительности доказательства С).
Особенности лечения беременных
Осуществляется на любом сроке беременности антибактериальными препаратами с учетом их влияния на плод.
Используется один из предложенных препаратов:
Цефтриаксон - 250 мг однократно внутримышечно (уровень убедительности доказательства А);
Спектиномицин - 2,0 г однократно внутримышечно (уровень убедительности доказательства А).
Особенности лечения детей
Проводится при обязательном участии педиатра. Возможно использование одного из препаратов;
Цефтриаксон - 125 мг однократно внутримышечно (при массе тела менее 45 кг), (уровень убедительности доказательства А);
Спектиномицин - 40 мг/кг массы (не более 2,0 г) однократно внутримышечно (уровень убедительности доказательства А).
Лечение новорожденных, родившихся от матерей, больных гонореей, проводится при участии неонатологов. Рекомендуется проводить профилактическое лечение даже при отсутствии у них признаков гонококковой инфекции. Возможно использование одного из препаратов:
Цефтриаксон - 125 мг однократно внутримышечно (при массе тела менее 45 кг), (уровень убедительности доказательства А);
Спектиномицин - 40 мг/кг массы (не более 2,0 г) однократно внутримышечно (уровень убедительности доказательства А).
Лечение офтальмии новорожденных проводится при участии неонатолога, офтальмолога и невропатолога. Возможно использование цефтриаксона по 25-50 мг/кг (но не более 125 мг) 1 раз в сутки внутримышечно или внутривенно в течение 2-3 дней (уровень убедительности доказательства А).
Лечение гонококковой инфекции у детей с массой тела более 45 кг проводится в соответствии со схемами назначения препаратов у взрослых. Однако следует учитывать, что использование фторхинолонов противопоказано детям до 14 лет. Выбор препаратов проводится с учетом анамнестических данных (аллергические реакции, индивидуальная непереносимость препаратов и исследование чувствительности гонококка к антибиотикам и т.д.)
7.1.9. Требования к режиму труда, отдыха, лечения или реабилитации
Во время лечения пациенту запрещается употреблять алкоголь. Запрещены незащищенные половые контакты. Также рекомендуется половое воздержание либо резкое ограничение половой жизни до получения отрицательных ("возбудитель не обнаружен") результатов исследования. Больному рекомендуется лечебно-охранительный режим, ограничение трудовой активности.
7.1.10. Требования к уходу за пациентом и вспомогательным процедурам
Специальных требований нет.
7.1.11. Требования к диетическим назначениям и ограничениям
Предусмотрена диета с повышенным содержанием белка, витаминов и повышенным потреблением жидкости.
7.1.12. Информированное добровольное согласие пациента при выполнении протокола
Информированное добровольное согласие пациент дает в письменном виде.
7.1.13. Дополнительная информация для пациента и членов его семьи
См. приложение N 1 к настоящему протоколу ведения больных.
7. 1.14. Правила изменения требований при выполнении протокола и прекращение действия требований протокола
- При выявлении признаков другого заболевания, требующего проведения диагностических и лечебных мероприятий, при отсутствии данного заболевания, пациент переходит в Протокол ведения больных с соответствующим/выявленным заболеванием/синдромом.
- При выявлении признаков другого заболевания, требующего проведения диагностических и лечебных мероприятий, наряду с признаками данного заболевания медицинская помощь пациенту оказывается в соответствии с требованиями:
-
а) раздела этого Протокола ведения больных, соответствующего лечению гонококковой инфекции;
-
б) Протокола ведения больных с выявленным заболеванием/синдромом.
7.1.15. Возможные исходы и их характеристика
|
Наименование исхода |
Частота развития (%) |
Критерии и признаки |
Ориентиро- |
Преемственность и этапность оказания медицинской помощи |
|
Выздоровление с полным восстановле- |
95 |
Полное клиническое и микробиоло- |
14-30 дней |
Необходимости в наблюдении нет |
|
Выздоровление с частичным нарушением физиологиче- |
2 |
Клиническое и микробиологи- |
14-30 дней |
Оказание помощи по протоколу соответствующего заболевания |
|
Отсутствие эффекта |
1 |
Проявление клинических или лабораторных признаков гонореи |
14-30 дней |
Оказание помощи по протоколу соответствующего заболевания |
|
Развитие ятрогенных осложнений |
0,7 |
Появление новых заболеваний или осложнений, обусловленных проводимой терапией |
1-60 дней |
Оказание помощи по протоколу соответствующего заболевания |
т.д.) лечение проводится в стационарных условиях в соответствии с требованиями данной модели пациента.
7.1.15. Возможные исходы и их характеристика
|
Наименование исхода |
Частота развития (%) |
Критерии и признаки |
Ориентиро- |
Преемственность и этапность оказания медицинской помощи |
|
Выздоровление с полным восстановле- |
95 |
Полное клиническое и микробиоло- |
14-30 дней |
Необходимости в наблюдении нет |
|
Выздоровление с частичным нарушением физиологиче- |
2 |
Клиническое и микробиологи- |
14-30 дней |
Оказание помощи по протоколу соответствующего заболевания |
|
Отсутствие эффекта |
1 |
Проявление клинических или лабораторных признаков гонореи |
14-30 дней |
Оказание помощи по протоколу соответствующего заболевания |
|
Развитие ятрогенных осложнений |
0,7 |
Появление новых заболеваний или осложнений, обусловленных проводимой терапией |
1-60 дней |
Оказание помощи по протоколу соответствующего заболевания |
|
Развитие нового заболевания, связанного с основным |
1,3 |
Присоединение нового заболевания, чье появление патогенети- |
1-60 дней |
Оказание помощи по протоколу соответствующего заболевания |
7. 1.16. Стоимостные характеристики протокола
Стоимостные характеристики определяются согласно требованиям нормативных документов.
7.2. Модель пациента
нозологическая форма: Гонококковая инфекция с системными проявлениями
стадия: Острая;
фаза: нет;
осложнение: нет
Код по МКБ-10: А54.1, А54.2, А54.4, А54.8
7.2.1. Критерии и признаки, определяющие модель пациента
1. Клинические проявления гонококковой инфекции (или как минимум один из признаков):
-
у мужчин - гнойные выделения из уретры, боль в промежности, дизурия, нарушение эрекции и оргазма, боль в нижней части живота, явления интоксикации.
у женщин - гнойные вагинальные выделения, дизурия, зуд, жжение, дискомфорт в области наружных половых органов, болезненность, гиперемия вокруг наружных отверстий протоков больших вестибулярных (бартолиниевых) желез, диспареуния, боль внизу живота, явления интоксикации;
2. Обнаружение Nerssena gonorrhoeae при микроскопическом или культуральном обследовании.
3. Анамнестические данные о половом контакте с больным гонореей.
7.2.2. Порядок включения пациента в протокол
Пациент включается в протокол в том случае, если анамнестические или клинические данные удовлетворяют критериям и признакам, определяющим модель пациента.
7.2.3. Требования к диагностике амбулаторно-поликлинической
|
Код |
Наименование |
Кратность выполнения |
|
01.008.01 |
Прием (осмотр, консультация) врача-дерматовенеролога первичный |
1 |
|
09.20.003 |
Микробиологическое исследование влагалищного отделяемого |
по потребности |
|
09.28.003 |
Микробиологическое исследование глазных структур и жидкостей |
по потребности |
|
09.28.033 |
Микробиологическое исследование отделяемого из уретры |
1 |
|
09.20.011 |
Микробиологическое исследование отделяемого из цервикального канала |
по потребности |
|
09.20.012 |
Микробиологическое исследование секрета больших парауретральных и вестибулярных желез |
по потребности |
|
09.07.004 |
Микробиологическое исследование отделяемого из ротоглотки |
по потребности |
|
09.21.006 |
Микробиологическое исследование секрета простаты |
по потребности |
|
09.26.001 |
Микробиологическое исследование глазных структур и жидкостей |
по потребности |
|
11.20.003 |
Получение цервикального мазка |
по потребности |
|
11.20.006 |
Получение влагалищного мазка |
по потребности |
|
11.26.009 |
Получение мазка содержимого конъюнктивальной полости и слезоотводящих путей |
по потребности |
|
11.28.006 |
Получение уретрального отделяемого |
по потребности |
|
02.20.001 |
Осмотр шейки матки в зеркалах |
по потребности |
|
01.21.003 |
Пальпация при патологии мужских половых органов |
по потребности |
|
01.20.003 |
Пальпация в гинекологии |
по потребности |
|
03.052.01 |
Ультразвуковое исследование матки и придатков |
по потребности |
|
03.20.001 |
Кольпоскопия |
по потребности |
|
04.20.001 |
Ультразвуковое исследование простаты |
по потребности |
|
04.21.002 |
Ультразвуковое исследование мошонки (яички, придатки) |
по потребности |
|
11.05.001 |
Взятие крови из пальца |
по потребности |
|
03.016.06 |
Анализ мочи общий |
по потребности |
|
03.016.02 |
Общий (клинический) анализ крови |
по потребности |
|
11.12.009 |
Взятие крови из периферической вены |
по потребности |
|
09.28.001 |
Исследование осадка мочи |
по потребности |
|
03.016.04 |
Анализ крови биохимический общетерапевтический |
по потребности |
|
09.28.021 |
Микробиологическое исследование мочи |
по потребности |
|
03.28.002 |
Уретроскопия |
по потребности |
|
Вагиноскопия |
по потребности |
7.2.4. Характеристика алгоритмов и особенностей выполнения немедикаментозной помощи
Прием (осмотр, консультация) врача-дерматовенеролога первичный включает: сбор анамнеза и жалоб, осмотр, забор материала для микробиологического исследования.
Сбор анамнеза и жалоб
1. Выявляется источник инфицирования пациента.
Выясняется:
- время, прошедшее с момента сексуального контакта с предполагаемым источником заражения до появления субъективных симптомов;
- является ли он членом семьи, имеет или нет отношение к лицам, подлежащим периодическому обследованию;
- обследован ли половой партнер специалистом и поставлен ли диагноз "гонорея" либо другой урогенитальной инфекции.
Визуальное обследование
Осмотр кожного покрова и видимых слизистых оболочек, волосистой части головы, лица, шеи, туловища, конечностей, гениталий, перианальной области (для исключения кожных заболеваний и других инфекций, передаваемых половым путем).
Пальпаторное обследование
Пропальпировать все группы поверхностных лимфатических узлов: затылочные, подчелюстные, надключичные, подмышечные, паховые, подколенные (для исключения регионарного лимфаденита).
У женщин произвести пальпацию живота, больших вестибулярных и парауретральных желез, уретры, провести бимануальное гинекологическое обследование.
У мужчин пропальпировать уретру, предстательную железу, бульбоуретральные железы Купера и органы мошонки.
Пальпация проводится для исключения сопутствующей патологии и клинической оценки пораженных органов.
Лабораторные исследования
Исследование крови - выявление лейкоцитоза и ускорения оседания эритроцитов может свидетельствовать о воспалительных осложнениях; биохимические показатели крови позволят корректировать дозу антибактериальных препаратов при нарушении функции печени и почек. Исследования мочи оказывают помощь в диагностике патологии мочевыделительной системы и выявлении степени инфицированности гонококковой инфекцией.
Визуальное исследование мочи
У мужчин в обязательном порядке производится 2-стаканная проба (так называемая проба Томпсона). Наличие гнойных нитей и прочих включений только в первом стакане наблюдается в случае поражения переднего отдела уретры. При обнаружении патологических дериватов в обеих пробах целесообразно провести ректальное пальцевое обследование предстательной железы.
Микробиологическая диагностика применяется для идентификации Neisseria gonorrhoeae.
Взятие клинического материала у женщин осуществляется:
- для микроскопического исследования: из уретры, цервикального канала, нижнего отдела прямой кишки, ротоглотки; из боковых сводов влагалища больших вестибулярных и парауретральных желез - по показаниям.
- для культурального исследования: из уретры, цервикального канала, со слизистой оболочки конъюнктивы глаз, нижнего отдела прямой кишки, ротоглотки; влагалища и больших вестибулярных и парауретральных желез - по показаниям.
Взятие клинического материала у мужчин осуществляется:
- для микроскопического исследования: из уретры, цервикального одела прямой кишки и ротоглотки;
для культурального исследования: из уретры, со слизистой оболочки конъюнктивы глаз, нижнего отдела прямой кишки и ротоглотки.
Микробиологическая диагностика гонореи проводится до лечения, затем через 2 и 14 дней после лечения (дальнейшие исследования - по показаниям).
Кольпоскопия и вагиноскопия
Высокоинформативные неинвазивные методы диагностики заболеваний шейки матки и влагалища, а также контроля состояния эпителия данных органов в различные физиологические периоды жизни женщины При гонококковой инфекции возможно образование эрозии шейки матки, диспластических изменений эпителия, значительно повышающих риск развития онкологических заболеваний шейки матки.
Ультразвуковое исследование
Высокоинформативный неинвазивный метод обследования, применяемый для визуализации внутренних органов с целью оценки их состояния, диагностики возможных осложнений, а также контроля динамики воспалительного процесса.
Ректоскопия или аноскопия
Метод позволяет визуально определять состояние слизистой прямой кишки, отделов, не доступных пальпаторному исследованию.
При обнаружении гонококковой инфекции заполняются:
- медицинская карта больного венерическим заболеванием (форма N 065-у, утвержденная Минздравом России от 28 октября 1996 года);
- извещение о больном с впервые в жизни установленным диагнозом (форма N 089/у-00, утвержденная Минздравом Россия от 1 октября 2000 года).
7. 2.5. Требования к лечению амбулаторно-поликлиническому
|
Код |
Наименование |
Кратность выполнения |
|
01.008.02 |
Прием (осмотр, консультация) врача- |
2 |
|
11.02.002 |
Внутримышечное введение лекарств |
по потребности |
|
09.20.003 |
Микробиологическое исследование влагалищного отделяемого |
|
|
09.28.033 |
Микробиологическое исследование отделяемого из уретры |
по потребности |
|
09.20.011 |
Микробиологическое исследование отделяемого из цервикального канала |
по потребности |
|
11.20.003 |
Получение цервикального мазка |
|
|
11.20.006 |
Получение влагалищного мазка |
по потребности |
|
11.28.006 |
Получение уретрального отделяемого |
по потребности |
|
02.20.001 |
Осмотр шейки матки в зеркалах |
по потреоности |
|
01.21.003 |
Пальпация при патологии мужских половых органов |
по потребности |
|
01.20.003 |
Пальпация в гинекологии |
по потребности |
|
03.052.01 |
Ультразвуковое исследование матки и придатков |
по потребности |
|
03.20.001 |
Кольпоскопия |
по потребности |
|
04.20.001 |
Ультразвуковое исследование простаты |
по потребности |
|
04.21.002 |
Ультразвуковое исследование мошонки (яички, придатки) |
по потребности |
|
11.05.001 |
Взятие крови из пальца |
по потребности |
|
03.016.06 |
Анализ мочи общий |
по потребности |
|
03.016.02 |
Общий (клинический) анализ крови |
по потребности |
|
03.016.04 |
Анализ крови биохимический общетерапевтический |
по потребности |
|
09.28.001 |
Исследование осадка мочи |
по потребности |
|
13.30.003 |
Психологическая адаптация пациента |
1 |
|
09.07.005 |
Исследование отделяемого из полости рта на чувствительность к антибактериальным и противогрибковым средствам |
по потребности |
|
09.19.011 |
Исследование отделяемого из прямой кишки на чувствительность к антибактериальным и противогрибковым средствам |
по потребности |
|
09.20.013 |
Исследование отделяемого из влагалища на чувствительность к антибактериальным и противогрибковым средствам |
по потребности |
|
09.28.034 |
Исследование отделяемого из уретры на чувствительность к антибактериальным и противогрибковым средствам |
по потребности |
|
Вагиноскопия |
по потребности |
7.2.6. Характеристика алгоритмов и особенностей выполнения немедикаментозной помощи
Прием (осмотр, консультация) врача-дерматовенеролога повторный проводится для проведения осмотра, назначения терапии и для контроля эффективности лечения При этом обращается внимание на наличие и характер сохранившихся или впервые появившихся жалоб и изменения в объективном состоянии после проведенного курса лечения.
Визуальное обследование
Осмотреть кожный покров и видимые слизистые оболочки, волосистую часть головы, лица, шеи, туловища, конечностей, гениталий, перианальной области (для исключения кожных заболеваний и других инфекций, передаваемых половым путем).
Пальпаторное обследование
Пальпация проводится для исключения сопутствующей патологии и клинической оценки пораженных органов.
Пропальпировать все группы поверхностных лимфатических узлов: затылочные, подчелюстные, надключичные, подмышечные, паховые, подколенные (для исключения регионарного лимфаденита).
У женщин произвести пальпацию живота, больших вестибулярных и парауретральных желез, уретры, провести бимануальное гинекологическое обследование.
У мужчин пропальпировать уретру, предстательную железу и органы мошонки.
Лабораторные исследования
Исследование крови - выявление лейкоцитоза и ускорения оседания эритроцитов может свидетельствовать о воспалительных осложнениях, биохимические показатели крови позволят корректировать дозу антибактериальных препаратов при нарушении функции печени и почек. Исследования мочи оказывают помощь в диагностике патологии мочевыделительной системы и выявлении степени инфицированности гонококковой инфекцией.
Визуальное исследование мочи
У мужчин в обязательном порядке производится 2-стаканная проба (так называемая проба Томпсона). Наличие гнойных нитей и прочих включений только в первом стакане наблюдается в случае поражения переднего отдела уретры. При обнаружении патологических дериватов в обеих пробах целесообразно провести ректальное пальцевое обследование предстательной железы.
Микробиологическая диагностика применяется для идентификации Neisseria gonorrhoeae.
Взятие клинического материала у женщин осуществляется:
- для микроскопического исследования: из уретры, цервикального канала, нижнего отдела прямой кишки, ротоглотки; влагалища, больших вестибулярных и парауретральных желез - по показаниям.
для культурального исследования: из уретры, цервикального канала, со слизистой оболочки конъюнктивы глаз, нижнего отдела прямой кишки, ротоглотки; влагалища и больших вестибулярных и парауретральных желез - по показаниям.
Взятие клинического материала у мужчин осуществляется:
- для микроскопического исследования: из уретры, из нижнего отдела прямой кишки и ротоглотки;
для культурального исследования: из уретры, со слизистой оболочки конъюнктивы глаз, нижнего отдела прямой кишки и ротоглотки.
Кольпоскопия и вагиноскопия
Высокоинформативные неинвазивные методы диагностики заболеваний шейки матки и влагалища, а также контроля состояния эпителия данных органов в различные физиологические периоды жизни женщины. При гонококковой инфекции возможно образование эрозии шейки матки, диспластических изменений эпителия, значительно повышающих риск развития онкологических заболеваний шейки матки.
Ультразвуковое исследование
Высокоинформативный неинвазивный метод обследования, применяемый для визуализации внутренних органов с целью оценки их состояния, диагностики возможных осложнений, а также контроля динамики воспалительного процесса.
Цель психологической адаптации заключается в убеждении пациента (его родителей или законного представителя) в том, что:
- заболевание наносит ущерб его здоровью, поэтому он нуждается в лечении;
- заболевание не представляет угрозу его жизни при адекватном лечении;
- заболевание представляет опасность для окружающих, чем вызвана необходимость проведения противоэпидемических мероприятий.
7.2.7. Требования к лекарственной помощи
|
Наименование группы |
Кратность (продолжительность) лечения |
|
Антибактериальные средства |
Согласно алгоритму |
7.2.8. Характеристика алгоритмов и особенностей применения медикаментов
Используется один из предложенных препаратов:
- Цефтриаксон - 1,0 внутримышечно или внутривенно каждые 24 часа (уровень убедительности доказательства А);
- Цефотаксим - 1,0 внутривенно каждые 8 часов (уровень убедительности доказательства А);
- Спектиномицин - 2,0 внутримышечно каждые 12 часов (уровень убедительности доказательства А);
- Ципрофлоксацин - 500 мг внутривенно каждые 12 часов (уровень убедительности доказательства А).
Внутривенная или внутримышечная терапия одним из указанных препаратов должна продолжаться не менее 7 дней.
Допускается использование другого алгоритма лечения: начатую терапию одним из вышеуказанных препаратов продолжают в течение 24-48 часов, при разрешении клинической симптоматики, переходят на пероральную терапию одним из следующих препаратов:
- Ципрофлоксацин - 500 мг внутрь через каждые 12 часов (уровень убедительности доказательства А);
- Офлоксацин - 400 мг внутрь через каждые 12 часов (уровень убедительности доказательства А).
Лечение проводят в течение 14 дней, удлинение сроков терапии должно быть строго аргументированным.
Выбор препаратов проводится с учетом анамнестических данных (аллергические реакции, индивидуальная непереносимость препаратов и исследование чувствительности гонококка к антибиотикам, возрастом пациента и т.д.)
7.2.9. Требования к режиму труда, отдыха, лечения или реабилитации
Во время лечения пациенту запрещается употреблять алкоголь. Не рекомендуются незащищенные половые контакты до установления критериев излеченности. Также рекомендуется половое воздержание либо резкое ограничение половой жизни до получения отрицательных ("возбудитель не обнаружен") результатов исследования. Больному рекомендуется лечебно-охранительный режим, ограничение трудовой активности.
7.2.10. Требования к уходу за пациентом и вспомогательным процедурам
Специальных требований нет.
7.2.11. Требования к диетическим назначениям и ограничениям
Предусмотрена диета с повышенным содержанием белка, витаминов и повышенным потреблением жидкости.
7.2. 12. Информированное добровольное согласие пациента при выполнении протокола
Информированное добровольное согласие пациент дает в письменном виде.
7.2.13. Дополнительная информация для пациента и членов его семьи
См.приложение N 1 к настоящему протоколу ведения больных.
7.2.14. Правила изменения требований при выполнении протокола и прекращение действия требований протокола
- При выявлении признаков другого заболевания, требующего проведения диагностических и лечебных мероприятий, при отсутствии данного заболевания, пациент переходит в Протокол ведения больных с соответствующим/выявленным заболеванием/синдромом.
- При выявлении признаков другого заболевания, требующего проведения диагностических и лечебных мероприятий, наряду с признаками данного заболевания медицинская помощь пациенту оказывается в соответствии с требованиями:
-
а) раздела этого Протокола ведения больных, соответствующего лечению гонококковой инфекции:
-
б) Протокола ведения больных с выявленным заболеванием/синдромом.
7.2.15. Возможные исходы и их характеристика
|
Наименова- |
Частота развития |
Критерии и признаки |
Ориентиро- |
Преемствен- |
|
Выздоровле- |
95 |
Полное клиническое и микробиологи- |
14-30 дней |
Необходи- |
|
Выздоровле- |
2 |
Клиническое и микробиоло- |
14-30 дней |
Оказание помощи по протоколу соответ- |
|
Отсутствие эффекта |
1 |
Проявление клинических или лабора- |
14-30 дней |
Оказание помощи по протоколу соответ- |
|
Развитие ятрогенных осложнений |
0,7 |
Появление новых заболеваний или осложнений, обусловлен- |
1-60 дней |
Оказание помощи по протоколу соответ- |
|
Развитие нового заболевания, связанного с основным |
1,3 |
Присоединение нового заболевания, чье появление патогенети- |
1-60 дней |
Оказание помощи по протоколу соответ- |
7.2.16. Стоимостные характеристики протокола
Стоимостные характеристики определяются согласно требованиям нормативных документов.
VIII. Графическое, схематическое и табличное представление протокола
Не предусмотрено.
IX. Мониторирование
Критерии и методология мониторинга и оценки эффективности выполнения протокола
Мониторирование проводится на всей территории Российской Федерации.
Учреждением, ответственным за мониторирование данного протокола, является ГУ "Центральный научно-исследовательский кожно-венерологический институт" Министерства здравоохранения Российской Федерации. Перечень медицинских учреждений, в которых проводится мониторирование данного протокола, определяется Министерством здравоохранения Российской Федерации (приложение N 4 к настоящему протоколу ведения больных). Медицинские учреждения информируются о включении в перечень по мониторированию протокола письменно.
Мониторирование протокола включает:
- сбор информации: о ведении пациентов с гонококковой инфекцией в лечебно-профилактических учреждениях всех уровней, включая кожно-венерологические диспансеры;
- анализ полученных данных;
- составление отчета о результатах проведенного анализа;
- представление отчета в Министерство здравоохранения Российской Федерации.
Исходными данными при мониторировании являются:
- медицинская документация - карты пациента (см приложение N 3 к настоящему протоколу ведения больных);
- тарифы на медицинские услуги;
- тарифы на лекарственные препараты.
При необходимости при мониторировании протокола могут быть использованы истории болезни, амбулаторные карты пациентов, страдающих гонококковой инфекцией, и иные документы.
Карты пациента (см.приложение N 3 к настоящему протоколу ведения больных) заполняются в медицинских учреждениях, определенных перечнем по мониторированию, ежеквартально в течение последовательных 10 дней третьей декады каждого первого месяца квартала (например, с 21 по 30 января) и передаются в учреждение, ответственное за мониторирование, не позднее чем через 2 недели после окончания указанного срока
Отбор карт, включаемых в анализ, осуществляется методом случайной выборки. Число анализируемых карт должно быть не менее 500 в год.
В анализируемые в процессе мониторинга показатели входят: критерии включения и исключения из Протокола, перечни медицинских услуг обязательного и дополнительного ассортимента, перечни лекарственных средств обязательного и дополнительного ассортимента, исходы заболевания, стоимость выполнения медицинской помощи по Протоколу и др.
Принципы рандомизации
В данном Протоколе рандомизация (лечебных учреждений, пациентов и т.д.) не предусмотрена.
Порядок оценки и документирования побочных эффектов и развития осложнений
Информация о побочных эффектах и осложнениях, возникших в процессе диагностики больных, регистрируется в Карте пациента (см.приложение N 3 к настоящему протоколу ведения больных).
Порядок исключения пациента из мониторинга
Пациент считается включенным в мониторирование при заполнении на него "Карты пациента" (см.приложение N 3 к настоящему протоколу ведения больных). Исключение из мониторирования проводится в случае невозможности продолжения заполнения Карты (например, неявка на врачебный прием и др.).
В этом случае Карта направляется в учреждение, ответственное за мониторирование, с отметкой о причине исключения пациента из Протокола.
Промежуточная оценка и внесение изменений в протокол
Оценка выполнения протокола проводится 1 раз в год по результатам анализа сведений, полученных при мониторировании.
Внесение изменений в Протокол проводится в случае получения информации при получении убедительных данных о необходимости изменений требований Протокола обязательного уровня.
Решение об изменениях и введение их действие осуществляется Министерством здравоохранения Российской Федерации.
Параметры оценки качества жизни при выполнении протокола
Оценки качества жизни пациента с сифилисом при выполнении Протокола осуществляется с помощью так называемой визуальной аналоговой шкалы (см.приложение N 2 к настоящему протоколу ведения больных).
Оценка стоимости выполнения протокола и цены качества
Клинико-экономический анализ проводится согласно требованиям нормативных документов.
Сравнение результатов
При мониторировании протокола ежегодно проводится сравнение результатов выполнения требований протокола, статистических данных (заболеваемости), показателей деятельности медицинских учреждений.
Порядок формирования отчета
В ежегодный отчет о результатах мониторирования включаются количественные результаты, полученные при разработке медицинских карт, и их качественный анализ, выводы, предложения по актуализации Протокола.
Отчет представляется в Министерство здравоохранения Российской Федерации учреждением, ответственным за мониторирование данного протокола. Результаты отчета могут быть опубликованы в открытой печати.
Приложение 1
к протоколу ведения больных
"Гонококковая инфекция"
Памятка для пациента
Гонорея - это инфекционное заболевание, передаваемое половым путем.
Период с момента заражения до проявления клинических проявлений длится от 1 дня до 2-3 недель и больше (в среднем 5-7 дней). При гонорее могут поражаться как мочеполовая система, так и другие органы. У 50% женщин и 10% мужчин с гонококковой инфекцией возможно бессимптомное течение гонореи.
При гонококковой инфекции у мужчин появляются различные жалобы, которые зависят от характера и степени тяжести воспалительного процесса: учащенное и болезненное мочеиспускание, гнойные выделения из мочеиспускательного канала, боли в промежности и области прямой кишки, нарушение эрекции и оргазма.
При гонококковой инфекции у женщин жалобы могут быть представлены болезненным и учащенным мочеиспусканием, выделениями гнойного характера из влагалища, зудом, жжением, дискомфортом в области наружных половых органов, болезненностью при половых контактах, болями внизу живота, нарушением общего состояния.
Если Вам установлен диагноз "гонорея", рекомендуется:
- строго соблюдать рекомендации врача (исключение незащищенных половых контактов).
- строго соблюдать правила личной гигиены.
Пациент обязан проинформировать врача о половых партнерах за последние 60 дней и сообщить половым партнерам о необходимости обследования. По завершении лечения пациенту необходимо явиться на повторный прием к врачу.
Приложение 2
к протоколу ведения больных
"Гонококковая инфекция"
АНКЕТА ПАЦИЕНТА
КАК ВЫ ОЦЕНИВАЕТЕ ВАШЕ ОБЩЕЕ САМОЧУВСТВИЕ НА СЕГОДНЯШНИЙ ДЕНЬ?
Отметьте на шкале значение, соответствующее состоянию Вашего здоровья
|
10 |
(полное |
|||
|
|
|
благополучие) |
||
|
|
||||
|
|
||||
|
|
||||
|
|
||||
|
|
||||
|
|
||||
|
|
||||
|
|
||||
|
|
|
|
||
|
неблагополучие) |
||||
Приложение 3
к протоколу ведения больных
"Гонококковая инфекция"
КАРТА ПАЦИЕНТА
|
окончание наблюдения |
||||||||||
|
возраст |
||||||||||
|
Код |
Наименование |
Отметка о выполнении (кратность) |
|
Диагностика |
||
|
01.008.01 |
Прием (осмотр, консультация) врача-дерматовенеролога первичный |
|
|
01.20.003 |
Пальпация в гинекологии |
|
|
01.21.004 |
Пальпация при патологии мужских половых органов |
|
|
02.20.001 |
Осмотр шейки матки в зеркалах |
|
|
03.016.02 |
Общий (клинический) анализ крови |
|
|
03.016.04 |
Анализ крови биохимический общетерапевтический |
|
|
03.016.06 |
Анализ мочи общий |
|
|
03.052.01 |
Ультразвуковое исследование матки и придатков |
|
|
03.19.001 |
Ректоскопия |
|
|
03.20.001 |
Кольпоскопия |
|
|
03.28.002 |
Уретроскопия |
|
|
04.20.001 |
Ультразвуковое исследование простаты |
|
|
04.21.002 |
Ультразвуковое исследование мошонки (яички, придатки) |
|
|
09.07.004 |
Микробиологическое исследование отделяемого из ротоглотки |
|
|
09.20.003 |
Микробиологическое исследование влагалищного отделяемого |
|
|
09.20.011 |
Микробиологическое исследование отделяемого из цервикального канала |
. |
|
09.20.012 |
Микробиологическое исследование секрета больных парауретральных и вестибулярных желез |
|
|
09.21.006 |
Микробиологическое исследование секрета простаты |
|
|
09.26.001 |
Микробиологическое исследование глазных структур и жидкостей |
|
|
09.28.001 |
Исследование осадка мочи |
|
|
09.28.003 |
Микробиологическое исследование глазных структур и жидкостей |
|
|
09.28.021 |
Микробиологическое исследование мочи |
|
|
09.28.033 |
Микробиологическое исследование отделяемого из уретры |
|
|
11.05.001 |
Взятие крови из пальца |
|
|
11.12.009 |
Взятие крови из периферической вены |
|
|
11.20.003 |
Получение цервикального мазка |
|
|
11.20.006 |
Получение влагалищного мазка |
|
|
11.26.009 |
Получение мазка содержимого конъюнктивальной полости и слезоотводящих путей |
|
|
11.28.006 |
Получение уретрального отделяемого |
|
|
Вагиноскопия |
||
|
Лечение |
||
|
01.008.02 |
Прием (осмотр, консультация) врача-дерматовенеролога повторный |
|
|
01.20.003 |
Пальпация в гинекологии |
|
|
01.21.003 |
Пальпация при патологии мужских половых органов |
|
|
02.20.001 |
Осмотр шейки матки в зеркалах |
|
|
03.016.02 |
Общий (клинический) анализ крови |
|
|
03.016.04 |
Анализ крови биохимический общетерапевтический |
|
|
03.016.06 |
Анализ мочи общий |
|
|
03.052.01 |
Ультразвуковое исследование матки и придатков |
|
|
03.19.001 |
Ректоскопия |
|
|
03.20.001 |
Кольпоскопия |
|
|
04.20.001 |
Ультразвуковое исследование простаты |
|
|
04.21.002 |
Ультразвуковое исследование мошонки (яички, придатки) |
|
|
09.07.005 |
Исследование отделяемого из полости рта на чувствительность к антибактериальным и противогрибковым средствам |
|
|
09.19.011 |
Исследование отделяемого из прямой кишки на чувствительность к антибактериальным и противогрибковым средствам |
|
|
09.20.003 |
Микробиологическое исследование влагалищного отделяемого |
|
|
09.20.011 |
Микробиологическое исследование отделяемого из цервикального канала |
|
|
09.20.013 |
Исследование отделяемого из влагалища на чувствительность к антибактериальным и противогрибковым средствам |
|
|
09.28.001 |
Исследование осадка мочи |
|
|
09.28.033 |
Микробиологическое исследование отделяемого из уретры |
|
|
09.28.034 |
Исследование отделяемого из уретры на чувствительность к антибактериальным и противогрибковым средствам |
|
|
11.02.002 |
Внутримышечное введение лекарств |
|
|
11.05.001 |
Взятие крови из пальца |
|
|
11.20.003 |
Получение цервикального мазка |
|
|
11.20.006 |
Получение влагалищного мазка |
|
|
11.28.006 |
Получение уретрального отделяемого |
|
|
13.30.003 |
Психологическая адаптация пациента |
|
|
Вагиноскопия |
|
Лекарственная помощь (указать применяемый препарат): |
|
Лекарственные осложнения (указать проявления): |
|
|
Наименование препарата, их вызвавшего: |
|
|
Исход (по классификатору исходов) |
|
|
Информация о пациенте передана в учреждение, мониторирующее Протокол: |
|
|
(название учреждения) |
(дата) |
|
Подпись лица, ответственного за мониторирование ОСТ в медицинском учреждении: |
|
|
Заполняется экспертом |
|
|
За- |
Полнота выполнения обязательного перечня немедикаментозной помощи |
да |
нет |
ПРИМЕЧАНИЕ |
|||
|
ние |
Выполнение сроков выполнения медицинской помощи |
да |
нет |
||||
|
ни- то- |
Полнота выполнения обязательного перечня лекарственного ассортимента |
да |
нет |
||||
|
ва- |
Соответствие лечения требованиям протокола по срокам/продолжительности |
да |
нет |
||||
|
Комментарии: |
|||||||
|
(дата) |
(подпись) |
||||||
Приложение 4
к протоколу ведения больных
"Гонококковая инфекция
(справочное)
Перечень медицинских учреждений, в которых осуществляется мониторинг
"Протокола ведения больных. "Гонококковая инфекция"
1. Нижегородский научно-исследовательский кожно-венерологический институт
2. Уральский научно-исследовательский институт дерматовенерологии и иммунопатологии
3. Астраханский областной кожно-венерологический диспансер
4. Вологодский областной кожно-венерологический диспансер
5. Воронежский областной кожно-венерологический диспансер
6. Иркутский областной кожно-венерологический диспансер
7. Калужский областной кожно-венерологический диспансер
8. Кожно-венерологический диспансер Республики Карелия
9. Краснодарский краевой кожно-венерологический диспансер
10. Ленинградский областной кожно-венерологический диспансер
11. Липецкий областной кожно-венерологический диспансер
12. Московский областной кожно-венерологический диспансер
13. Мурманский областной кожно-венерологический диспансер
14. Нижегородский областной кожно-венерологический диспансер
15. Рязанский областной кожно-венерологический диспансер
16. Самарский областной кожно-венерологический диспансер
17. Санкт-Петербургский кожно-венерологический диспансер
18. Саратовский областной кожно-венерологический диспансер
19. Ставропольский областной кожно-венерологический диспансер
20. Смоленский областной кожно-венерологический диспансер
21. Тверской областной кожно-венерологический диспансер
22. Тульский областной кожно-венерологический диспансер
23. Челябинский областной кожно-венерологический диспансер
Приложение 5
к протоколу ведения больных
"Гонококковая инфекция"
ФОРМУЛЯРНЫЕ СТАТЬИ К ПРОТОКОЛУ ВЕДЕНИЯ БОЛЬНЫХ
"ГОНОКОККОВАЯ ИНФЕКЦИЯ"
БЕНЗАТИНА БЕНЗИЛПЕНИЦИЛЛИН (Benzathine benzylpenicillin)
1. Международное непатентованное название: Бензилпенициллин.
2. Основные синонимы: Бензилпенициллин, Бензилпенициллина натриевая соль, Бензилпенициллина калиевая соль, Пенициллин G натриевая соль, Бициллин-1, Экстенциллин, Ретарпен
3. Фармакотерапевтическая группа. Синтетические антибактериальные средства. Пенициллины.
4. Основное фармакотерапевтическое действие и эффекты. Бактерицидный антибиотик из группы биосинтетических ("природных") пенициллинов. Ингибирует синтез клеточной стенки микроорганизмов.
5. Краткие сведения о доказательствах эффективности. Имеется множество публикаций об умеренной эффективности бензилпенициллина при лечении гонококковой инфекции (уровень убедительности доказательства С).
6. Краткие результаты фармакоэкономических эффектов. Данных нет.
7. Фармакодинамика, фармакокинетика, биоэквивалентность для аналогов. Активен в отношении грамположительных возбудителей: стафилококков (необразующие пенициллиназу), стрептококков, пневмококков, коринебактерий дифтерии, анаэробных спорообразующих палочек, палочек сибирской язвы, Actinomyces spp.; грамотрицательных микроорганизмов: Neisseria gonorrhoeae, Neisseria meningitidis, а также в отношении Treponema spp., менингококков, а также в отношении спирохет. Не активен в отношении большинства грам-отрицательных бактерий, риккетсий, вирусов, простейших. К действию препарата устойчивы пенициллиназуобразующие штаммы микроорганизмов. Разрушается в кислой среде. Прокаиновая соль бензилпенициллина в сравнении с калиевой и натриевой солям характеризуется большей продолжительностью действия. Фармакокинетика: ТСmах при в/м введении - 20-30 мин. Т1/2 30-60 мин, при почечной недостаточности 4-10 ч. И более. Связь с белками плазмы - 60%. Проникает в органы, ткани и биологические жидкости, кроме ликвора, тканей глаза и простаты. Выводится почками в неизмененном виде.
8. Показания. Бактериальные инфекции, вызванные чувствительными возбудителями: крупозная и очаговая пневмония, эмпиема плевры, бронхит; сепсис, септический эндокардит (острый и подострый), перитонит; менингит; остеомиелит; инфекции мочеполовой системы, желчевыводящих путей (холангит, холецистит); раневая инфекция, инфекции кожи и мягких тканей: рожа, импетиго, вторично инфицированные дерматозы; дифтерия; скарлатина; сибирская язва; актиномикоз, ЛОР-заболевания, глазные болезни.
9. Противопоказания. Гиперчуветвительность; эпилепсия (для эндолюмбального введения), гиперкалиемия, аритмии (для калиевой соли). С осторожностью - беременность, период лактации.
10. Критерии эффективности. Исчезновение клинических и микробиологических показателей гонококковой инфекции.
11. Принципы подбора, изменения дозы и отмены. Бензилпенициллина натриевая соль: вводят в/м, в/в, п/к, эндолюмбально, интратрахеально. При в/м и в/в введении разовые дозы при среднетяжелом течении инфекции верхних и нижних отделов дыхательных путей (заболевания моче- и желчевыводящих путей, инфекция мягких тканей и др.) - 2,5-5 млн. ЕД 4 раза в сутки. При неосложненной гонококковой инфекции начальная доза 60000 ЕД в/м, последующие по 30000 ЕД каждые 3 часа, на курс лечения 3400000 ЕД. При тяжелом течении инфекций (сепсис, септический эндокардит, менингит и др.) -10-20 млн. ЕД в сутки. Суточная доза для детей в возрасте до 1 года - 50000-100000 ЕД/кг, старше 1 года - 50000 ЕД/кг; при необходимости - 200000-300000 ЕД/кг, по жизненным показаниям - увеличение до 500000 ЕД/кг. Кратность введения - 4-6 раз в сутки, в/в - 1-2 раза в сутки в сочетании с в/м инъекциями. Эндолюмбально вводят при гнойных заболеваниях головного и спинного мозга и мозговых оболочек. В зависимости от заболевания и тяжести его течения взрослым - 5000-10000 БД, детям - 2000-5000 ЕД 1 раз в сутки в течение 2-3 дней в/в, затем назначают в/м. Для в/в струйного введения разовую дозу (1-2 млн. ЕД) растворяют в 5-10 мл стерильной воды для инъекций или 0.9% раствора натрия хлорида и вводят медленно, в течение 3-5 мин. Для в/в капельного введения, 2-5 млн. ЕД разводят 100-200 мл 0.9% раствора натрия хлорида или 5-10% раствора декстрозы и вводят со скоростью 60-80 кап./мин. При капельном введении детям в качестве растворителя пользуются 5-10% раствором декстрозы (30-100 мл в зависимости от дозы и возраста). Растворы используют сразу после приготовления, не допуская добавления к ним др. ЛС. При заболеваниях глаз (острый конъюнктивит, язва роговицы, гонобленнорея и др.). Бензилпенициллина калиевую соль применяют только в/м и п/к, в тех же дозах, что и бензилпенициллина натриевую соль. Бензилпенициллина прокаиновую соль вводят только в/м. Средняя терапевтическая доза для взрослых: разовая - 300000 ЕД, суточная - 600000 ЕД. Высшая суточная доза для взрослых - 1,2 млн. ЕД. Детям в возрасте до года назначают по 50000-100000 ЕД/кг/сут, старше 1 года - по 50000 ЕД/кг/сут. Кратность введения 1-2 раза в сутки. Препарат отменяют при неэффективности препарата и возникновении аллергической реакции на препарат.
12. Передозировка и методы ее коррекции. Для лечения случаев передозировки рекомендованы симптоматические меры.
13. Предостережения и информация для медицинского персонала. Растворы препарата для в/м введения готовят ex tempore. Если через 2-3 (максимум 5 дней) после начала применения препарата эффекта не отмечается, следует перейти к применению др. антибиотиков или комбинированной терапии. В связи с возможностью развития грибковых поражений целесообразно при длительном лечении бензилпенициллином назначать витамины группы В и витамин С. Необходимо учитывать, что применение недостаточных доз препарата или слишком раннее прекращение лечения часто приводит к появлению резистентных штаммов возбудителей.
14. Особенности применения и ограничения в пожилом возрасте, при недостаточности функции печени, почек и др. Особых ограничений нет.
15. Побочные эффекты и осложнения: аллергические реакции (гипертермия, крапивница, кожная сыпь, сыпь на слизистых оболочках, артралгия, эозинофилия, ангионевротический отек, интерстициальный нефрит, бронхоспазм); редко анафилактический шок. Для натриевой соли - снижение насосной функции миокарда; для калиевой соли - аритмии, остановка сердца, гиперкалиемия. При эндолюмбальном введении - нейротоксические реакции: тошнота, рвота, повышение рефлекторной возбудимости, симптомы менингизма, судороги, кома.
16. Взаимодействие с другими лекарственными средствами. Антациды, глюкозамин, слабительные средства, пища, аминогликозиды - замедляют и снижают абсорбцию; аскорбиновая кислота повышает абсорбцию. Бактерицидные антибиотики (в т.ч. цефалоспорины, ванкомицин, рифампицин, аминогликозиды) оказывают синергидное действие; бактериостатические (в т.ч. макролиды, хлорамфеникол, линкозамиды, тетрациклины) - антагонистическое. Повышает эффективность непрямых антикоагулянтов (подавляя кишечную микрофлору, снижает протромбиновый индекс); снижает эффективность пероральных контрацептивов, ЛС, в процессе метаболизма которых образуется ПАБК, этинилэстрадиола - риск развития кровотечений "прорыва". Диуретики, аллопуринол, блокаторы канальцевой секреции, фенилбутазон, НПВП, снижая канальцевую секрецию, повышают концентрацию пенициллина. Аллопуринол повышает риск развития аллергических реакций (кожной сыпи).
17. Применение лекарства в составе сложных лекарственных средств. Не применяется.
18. Предостережения и информация для пациента. С целью профилактики инфекции половому партнеру следует пользоваться презервативом. Для предупреждения реинфекции может потребоваться одновременное лечение партнера. Проконсультироваться с врачом, если улучшение не наступает в течение нескольких дней или появляются новые симптомы.
19. Дополнительные требования к информированному согласию пациента. Разъяснить характер, цель, продолжительность, а также информацию о возможных неблагоприятных эффектах лечения.
20. Форма выпуска:
-
порошок для инъекций 5000000 ЕД, 1000000 ЕД, 500000 ЕД, 250000 ЕД, 10000000 ЕД и во флаконах 10 мл.
ЦЕФОТАКСИМ (Cefotaxime)
Международное непатентованное название Цефотаксим.
Основные синонимы: Клафоран, Клафотаксим, Лифоран, Оритаксим, Талцеф, Тарцефоксим, Цефотаксим.
Фармакотерапевтическая группа. Синтетические антибактериальные средства. Цефалоспорины.
Основное фармакотерапевтическое действие и эффекты. Противомикробное, антибактериальное (бактерицидное) действие. Обладает высокой тропностью к пенициллинсвязывающим белкам оболочки микробов, блокирует полимеразу пептидогликана, нарушает биосинтез мукопептида клеточной стенки микроорганизмов.
Краткие сведения о доказательствах эффективности. В 1 систематическом обзоре РКИ показано, что при гонококковой инфекции применение некоторых фторхинолонов, цефалоспоринов или спектиномицина высокоэффективно и безопасно (уровень убедительности доказательства А).
Краткие результаты фармакоэкономических эффектов. Данных нет.
Фармакодинамика, фармакокинетика, биэквивалентность для аналогов. Обладает широким спектром действия. Высоко активен в отношении грамотрицательных микроорганизмов, устойчивых к другим антибиотикам. Устойчив к действию большинства бета-лактамаз. Применяется для парентерального введения. После в/в введения максимальная концентрация в плазме крови достигается через 5 мин, после в/м - через 30 мин. Связывается с белками плазмы на 25-40%. Подвергается метаболизму. Период полувыведения цефотаксима составляет 1 ч при в/в введении и 1-1,5 ч при в/м введении (у пациентов старше 80 лет период полувыведения увеличивается до 2,5 ч, на последних стадиях ХПН - не превышает 2,5 ч). Около 90% от введенной дозы выводится с мочой.
Показания. Гонококковая инфекция, инфекции мочевыводящих путей.
Противопоказания. Повышенная чувствительность к цефалоспоринам. Детский возраст до 2,5 лет (в/м введение).
Критерии эффективности. Исчезновение клинических и микробиологических показателей гонококковой инфекции.
Принципы подбора, изменения дозы и отмены. При инфекциях средней тяжести препарат вводят в/м или в/в по 1-2 г каждые 12 ч. При очень тяжелых инфекциях вводят в/в 2 г препарата каждые 6-8 ч. Продолжительность курса лечения устанавливают индивидуально. Препарат отменяют при его неэффективности и при возникновении аллергической реакции.
Передозировка и методы ее коррекции. При использовании высоких доз препарата существует риск развития обратимой энцефалопатии. Специфического антидота не существует.
Предостережения и информация для медицинского персонала. Перед назначением препарата необходимо собрать аллергологический анамнез, особенно в отношении бета-лактамных антибиотиков (осторожно применять у лиц с аллергией к пенициллину в анамнезе). При лечении препаратом свыше 10 дней необходим контроль числа форменных элементов крови. Для выявления побочных эффектов необходимо наблюдение за состоянием кожных покровов и ЖКТ.
Особенности применения и ограничения в пожилом возрасте, при недостаточности функции печени, почек и др. Цефотаксим проникает через плацентарный барьер. Препарат не должен использоваться в период беременности и лактации. С осторожностью назначают при нарушениях функции почек (дозу уменьшают), указаниях на колит в анамнезе, а также новорожденным. Информация о каких-либо особенностях эффекта цефотаксима у людей пожилого возраста отсутствует.
Побочные эффекты и осложнения. Аллергические реакции (крапивница, лихорадка, эозинофилия); энцефалопатия (в случае введения больших доз, особенно у больных с почечной недостаточностью); анемия, нейтропения, тошнота, рвота, диарея; кандидоз. Возможны - транзиторное повышение активности печеночных трансаминаз; при в/в введении - флебит; при в/м введении - болезненность, жжение, уплотнение в месте инъекции.
Взаимодействие с другими лекарственными средствами. Цефотаксим может потенцировать нефротоксический эффект препаратов, обладающих нефротоксичностью. Раствор цефотаксима несовместим с растворами других антибиотиков в одном шприце или капельнице.
Применение лекарства в составе сложных лекарственных средств. Не применяется.
Предостережения и информация для пациентов. С целью профилактики инфекции половому партнеру следует пользоваться презервативом. Для предупреждения реинфекции может потребоваться одновременное лечение партнера. Проконсультироваться с врачом, если улучшение не наступает в течение нескольких дней или появились новые симптомы.
Дополнительные требования к информированному согласию пациента. Разъяснить характер, цель, продолжительность, а также информацию о возможных неблагоприятных эффектах лечения.
Форма выпуска:
-
порошок для приготовления инъекционного раствора 250 мг, 500 мг, 1 г и 2 г во флаконах.
ЦЕФТРИАКСОН (Ceftriaxone)
1. Международное непатентованное название Цефтриаксон.
2. Основные синонимы: Ифицеф, Лендацин, Офрамакс, Роцефин, Тороцеф.
3. Фармакотерапевтическая группа. Синтетические антибактериальные средства. Цефалоспорины.
4. Основное фармакотерапевтическое действие и эффекты. Цефтриаксон - цефалоспориновый антибиотик III поколения для парентерального применения, обладает бактерицидным действием, угнетает синтез клеточной мембраны, in vitro подавляет рост большинства грамположительных и грамотрицательных микроорганизмов. Цефтриаксон устойчив в отношении бета-лактамазных ферментов (как пенициллиназы, так и цефалоспориназы, продуцируемых большинством грамположительных и грамотрицательных бактерий).
5. Краткие сведения о доказательствах эффективности. Цефтриаксон (роцефин, офрамакс) характеризуется как самый активный цефалоспорин III поколения в отношении некоторых микроорганизмов - N. gonorrhoeae, N meningitidis. Европейское руководство по клинической оценке противоинфекционных лекарственных средств Европейского общества клинической микробиологии и инфекционных болезней рекомендует лечение неосложненной гонореи внутримышечным введением 250 мг цефтриаксона. Частота излечения при использовании этой схемы составляет > 98% для генитальной и ректальной инфекции и > 90% для ее фарингеальной локализации. В 1 систематическом обзоре РКИ показано, что при гонококковой инфекции применение некоторых фторхинолонов, цефалоспоринов или спектиномицина высокоэффективно и безопасно (уровень убедительности доказательства А).
6. Краткие результаты фармакоэкономических эффектов. Данных нет.
7. Фармакодинамика, фармакокинетика, биоэквивалентность для аналогов. In vitro и в условиях клинической практики цефтриаксон обычно эффективен в отношении: грамположительных, грамотрицательных, анаэробных микроорганизмов. Treponema palliduin также чувствительна к цефтриаксону in vitro и in vivo. Виодоступность цефтриаксона при внутримышечном введении составляет 100%. При внутривенном введении цефтриаксон быстро диффундирует в интерстициальную жидкость, где свое бактерицидное действие в отношении чувствительных к нему пагогенов сохраняет в течение 24 часов. У новорожденных примерно 70% введенной дозы выделяется почками. Цефтриаксон обратимо связывается с альбумином, и это связывание обратно пропорционально концентрации: например, при концентрации препарата в сыворотке крови менее 100 мг/л связывание цефтриаксона с белками составляет 95%, а при концентрации 300 мг/л - только 85%. Цефтриаксон хорошо проникает через гемато-энцефалический барьер
8. Показания. Инфекции, вызываемые чувствительными к цефтриаксону патогенами: сепсис, менингит, инфекции брюшной полости (перитонит, воспалительные заболевания желудочно-кишечного тракта, желчевыводящих путей), инфекции костей, суставов, соединительной ткани, кожи, инфекции у больных с пониженной функцией иммунной системы, инфекции почек и мочевыводяших путей, инфекции дыхательных путей, особенно пневмонии, а также инфекции уха, горла и носа, инфекции гениталий, в том числе гонорея, сифилис (в качестве препарата резерва).
9. Противопоказания. Повышенная чувствительность к цефалоспоринам и к пенициллинам. Первый триместр беременности.
10. Критерии эффективности. Исчезновение клинических и микробиологических показателей гонококковой инфекции.
11. Принципы подбора, изменения дозы и отмены. В/м и в/в; взрослым и детям старше 12 лет 1-2 г 1 раз в сутки, при необходимости - до 4 г (желательно в 2 введения через 12 ч). Длительность лечения зависит от вида инфекции и тяжести состояния. После исчезновения симптомов и нормализации температуры рекомендуется продолжать применение в течение не менее трех дней. При неосложненной гонорее вводят в/м 0,25 г однократно. Для новорожденных до 2 нед. суточная доза составляет 20-50 мг/кг, детей от 3 нед. до 12 лет - 50-80 мг/кг в сутки, в 2 введения. Суточная доза не должна превышать 2 г, у недоношенных детей - 50 мг/кг, профилактика послеоперационных инфекций - 1 г однократно за 1/2 - 2 ч до операции. В/в в виде инфузии в течение 15-30 мин. в концентрации 10-40 мг/мл. Для в/в болюсного введения препарат растворяют в стерильной воде для инъекций в соотношении 1:10, для в/м введения - в 1% растворе лидокаина (0,5 г порошка в 2 мл или 1 г - в 3,5 мл). Отменяется при неэффективности препарата, возникновении аллергической реакции на препарат.
12. Передозировка. Избыточно высокие концентрации цефтриаксона в плазме не могут быть понижены с помощью гемодиализа или перитонеального диализа. Для лечения случаев передозировки рекомендованы симптоматические меры.
13. Предостережения и информация для медицинского персонала. Для выявления побочных эффектов - наблюдение за состоянием кожных покровов и ЖКТ.
14. Особенности применения и ограничения в пожилом возрасте, при недостаточности функции печени, почек и др. У больных с нарушенной функцией почек, при условии нормальной функции печени, дозу цефтриаксона уменьшать нет необходимости. У больных с нарушенной функцией печени, при условии сохранения функции почек, дозу цефтриаксона уменьшать также нет необходимости. В случаях одновременного наличия тяжелой патологии печени и почек концентрацию цефтриаксона в сыворотке крови необходимо регулярно контролировать. У больных, подвергаемых гемодиализу, дозу препарата после проведения этой процедуры изменять нет необходимости.
15. Побочные эффекты и осложнения: понос, тошнота, рвота, стоматит, глоссит, эозинофилия, лейкопения, гранулоцитопения, гемолитическая анемия, тромбоцитопения, аллергический дерматит, крапивница, отек, мультиформная эритема, головные боли, головокружение, увеличение активности ферментов печени, застойные явления в желчном пузыре, олигурия, увеличение содержания креатинина в сыворотке крови, микозы в области гениталий, озноб, анафилаксия или анафилактические реакции.
16. Взаимодействие с другими лекарственными средствами. В опытах доказано, что между цефтриаксоном и аминогликозидами имеет место синергизм по влиянию на многие грамотрицательные бактерии. Хотя заранее предсказать потенцированный эффект подобных комбинаций нельзя, в случаях тяжелых и угрожающих жизни инфекций (например, вызываемых Pseudomonas aeruginosa) обосновано их совместное назначение. В связи с физической несовместимостью цефтриаксона и аминогликозидов необходимо назначать их в рекомендуемых дозах раздельно!
17. Применение лекарства в составе сложных лекарственных средств. Для внутримышечного введения 1 г препарата необходимо развести в 3,5 мл 1%-го раствора Лидокаина (0,5 г в 2 мл) и ввести глубоко в ягодичную мышцу. Раствор Лидокаина никогда нельзя вводить внутривенно!
18. Предостережения и информация для пациента. Необходимо сообщить врачу об имеющейся патологии печени и почек, а также об имевших место ранее аллергических реакциях на лекарственные препараты.
19. Дополнительные требования к информированному согласию пациента при применении препарата. Разъяснить характер, цель, продолжительность, а также информацию о возможных неблагоприятных эффектах лечения. Получить согласие пациента к сотрудничеству с врачом, выполнению всех требований и рекомендаций.
20. Форма выпуска:
-
порошок для приготовления инъекционного раствора 250 мг, 500 мг, 1 г и 2 г во флаконах.
ЦИПРОФЛОКСАЦИН (Ciprofloxacin)
1. Международное непатентованное название Ципрофлоксацин.
2. Основные синонимы: Ифиципро, Квинтор, Медоциприн, Ципринол, Ципробай, Ципробид, Ципровин, Ципролет, Ципросан, Ципрофлоксацин, Цитерал, Цифлоксинал, Цифран.
3. Фармакотерапевтическая группа. Синтетические антибактериальные средства. Фторхинолоны.
4. Основное фармакотерапевтическое действия и эффекты. Ципрофлоксацин оказывает выраженное бактерицидное действие двумя путями: ингибирует обе субъединицы ДНК-гиразы; разрушает клеточную стенку бактерий, таким образом, быстро и надежно уничтожая бактериальные клетки.
5. Краткие сведения о доказательствах эффективности. Ципрофлоксацин активен в отношении большинства возбудителей гонореи (98% чувствительных штаммов) и может применяться в качестве альтернативного препарата у взрослых пациентов. В 1 систематическом обзоре РКИ показано, что при гонококковой инфекции применение некоторых фторхинолонов, цефалоспоринов или спектиномицина высокоэффективно и безопасно (уровень убедительности доказательства А).
6. Краткие результаты фармакоэкономических эффектов. Данных нет.
7. Фармакодинамика, фармакокинетика, биоэквивалентность для аналогов.
Имеет очень широкий спектр действия, покрывающий почти всех аэробных бактериальных возбудителей при очень низких МПК, колеблющихся от 0.01 до 2 мг/л или мкг/мл. Фармакокинетика у препарата превосходная, так как она обеспечивает системную эффективность. Препарат проникает глубоко в клетки, создавая внутриклеточные концентрации, пятикратно превышающие таковые бета-лактамов, включая цефтазидим.
8. Показания. Гонококковые инфекции множественной локализации, включая гонорею прямой кишки и глотки.
9. Противопоказания. Противопоказан препарат лицам с анамнестическими указаниями на гиперчувствительность к ципрофлоксацину или любому другому производному фторхинолонов. Исследования репродуктивности на животных с использованием доз, до 6 раз превышающих обычную суточную дозу человека, не выявили каких-либо признаков нарушения фертильности или терратогенности под действием ципрофлоксацина. Однако данных хорошо контролированных исследований на беременных женщинах нет. Поскольку у молодых животных ципрофлоксацин вызывает артропатию, его не следует назначать беременным и кормящим женщинам, а также детям до 18 лет.
10. Критерии эффективности. Исчезновение клинических и микробиологических показателей гонококковой инфекции.
11. Принципы подбора и изменения дозы и отмены препарата. Внутрь (не разжевывая и запивая достаточным количеством жидкости) по 250 мг (при тяжелых инфекциях - по 500-750 мг) 2-3 раза в сутки. В/в - по 200 мг (при тяжелых инфекциях - 400 мг) 2 раза в сутки. Продолжительность инфузии составляет 30 мин. при дозе 200 мг и 60 мин. - при дозе 400 мг. Курс лечения - от 7-14 дней при острых инфекциях до 4-6 нед. и более при остеомиелите и сальмонеллоносительстве. При острой гонорее - однократно внутрь 250-500 мг или в/в 100 мг. Для профилактики инфекций после хирургических вмешательств за 30-60 мин. до операции внутрь 500-750 мг или в/в - 200-400 мг, при длительных операциях повторное введение проводят через 4 ч. Пациентам с выраженным нарушением функции почек суточную дозу уменьшают вдвое, пожилым пациентам - на 1/3. Отменяется при возникновении аллергической реакции на препарат и его неэффективности.
12. Передозировка. Симптомы: специфических симптомов нет. Лечение: промывание желудка, применение рвотных препаратов, введение большого количества жидкости, создание кислой реакции мочи, дополнительно - гемодиализ и перитонеальный диализ; все мероприятия проводятся на фоне поддержания жизненно важных функций.
13. Предостережения и информация для медицинского персонала. Для выявления побочных эффектов - наблюдение за состоянием кожных покровов и ЖКТ.
14. Особенности применения и ограничения в пожилом возрасте, при недостаточности функции печени, почек и др. Следует избегать одновременного приема антацидов. Назначать больным с заболеваниями ЦНС, такими как тяжелый церебральный атеросклероз или эпилепсия, следует с осторожностью. Для профилактики кристаллурии больные, получающие этот препарат, должны получать достаточное количество жидкости. У больных с почечной недостаточностью нужно назначать препарат с осторожностью. Не следует назначать беременным и кормящим женщинам, а также растущим детям.
15. Побочные эффекты и осложнения: диарея, рвота, боли в животе, головная боль, беспокойство, гиперчувствительность (сыпь, отек Квинке).
16. Взаимодействие с другими лекарственными средствами. При одновременном применении ципрофлоксацин может увеличивать сывороточные концентрации и полупериод выведения теофиллина, поэтому в таких случаях рекомендуется наблюдать больных для выявления признаков токсичности теофиллина и при необходимости корригировать дозу. Антациды, содержащие гидроокись магния и/или гидроокись алюминия, могут влиять на всасывание ципрофлоксацина из желудочно-кишечного тракта, снижая его концентрации в сыворотке и моче.
17. Применение лекарства в составе сложных лекарственных средств. Не применяется.
18. Предостережения и информация для пациента. Необходимо сообщить врачу об имеющейся патологии печени и почек, а также об имевших место ранее аллергических реакциях на лекарственные препараты.
19. Дополнительные требования к информированному согласию пациента. Разъяснить характер, цель, продолжительность, а также информацию о возможных неблагоприятных эффектах лечения. Получить согласие пациента к сотрудничеству с врачом, выполнению всех требований и рекомендаций.
20. Форма выпуска, дозировка.
Таблетки: 250 мг и 500 мг;
Таблетки, покрытые оболочкой, по 100 мг, 250 мг, 500 мг и 750 мг;
Инфузионный раствор 200 мг во флаконах/контейнерах 100 мл; 100 мг в ампулах 10 мл;
0,3% глазные капли во флаконах по 5 мл.
ОФЛОКСАЦИН (Ofloxacin)
1. Международное непатентованное название Офлоксацин.
2. Основные синонимы: Глауфос, Заноцин, Офло, Офлоксин, Таривид.
3. Фармакотерапевтическая группа. Синтетические антибактериальные средства. Фторхинолоны.
4. Основное фармакотерапевтическое действие и эффекты. Препарат характеризуется наилучшим всасыванием и биодоступностью среди всех фторхинолонов. Препарат оказывает выраженное бактерицидное действие благодаря уникальному механизму, а именно: подавляются обе субъединицы ДНК-гиразы, а также разрушается клеточная стенка бактерий, приводя таким образом к быстрому и надежному уничтожению бактериальных клеток.
5. Краткие сведения о доказательствах эффективности. При лечении офлоксацином мужчин с уретритом, вызванным N.gonorrhoeae, С.trachomatis (200 мг 2, 3 раза в сутки в течение 14 дней), установили, что клиническая эффективность при гонококковой инфекции составила 91,7%, а при хламидийной инфекции - 90,9%. При остром сальпингите у 72 женщин, вызванном N.gonorrhoeae и С.trachomatis, при приеме офлоксацина (внутрь по 400 мг 2 раза в день в течение 10 дней) клиническое излечение наблюдали у 94,6%, этиологическое - у 100% пациенток. В 1 систематическом обзоре РКП показано, что при гонококковой инфекции применение некоторых фторхинолонов, цефалоспоринов или спектиномицина высокоэффективно и безопасно (уровень убедительности доказательства А).
6. Краткие результаты фармакоэкономических исследований. Данных нет.
7. Фармакодинамика, Фармакокинетика, биоэквивалентность для аналогов. Обладает широким спектром действия, который включает большинство грам-отрицательных микроорганизмов (Pseudomonas aeruginosa, Haemophilus influenzae, Eschenchia coli, Shigella spp., Salmonella spp., Neisseria meningitidis, Neisseria gonorrhoeae). Препарат активен в отношении многих штаммов стафилококков (продуцирующих и не продуцирующих пенициллиназу), а также легионелл, микоплазм, хламидий, а также в отношении микроорганизмов, продуцирующих бета-лактамазы. К офлоксацину проявляют умеренную чувствительность Ureaplasma urealiticum и Gardnerella vaginalis, Mycobacterium spp. В большинстве случаев к офлоксацину нечувствительны: Nocardia asteroides, анаэробные бактерии (например, Bacteroides spp., Peptococcus spp., Peptostreptococcus spp., Eubacterium spp., Fusobacterium spp., Clostridium difficile). Препарат быстро и почти полностью абсорбируется после приема внутрь. Его биодоступность составляет практически 100%. Максимальная концентрация препарата в плазме крови достигается через 0,5-1 ч. Период полувыведения 5-7 ч. До 90% препарата выводится почками в неизмененном виде. Метаболизируется около 5% препарата. При парентеральном введении обладает сходными фармакокинетическими показателями.
8. Показания. Инфекции дыхательных путей (за исключением пневмококковой инфекции); инфекции уха, горла, носа (за исключением острого тонзиллита);
инфекции органов брюшной полости и желчевыводящих путей; инфекции урогенитального тракта (в т.ч. гонококковой этиологии); хламидиоз и микоплазмоз (в качестве альтернативного препарата); инфекции костей и суставов; инфекции кожи и мягких тканей.
9. Противопоказания. Повышенная чувствительность к офлоксацину и другим хинолоновым препаратам; эпилепсия; поражения ЦНС с пониженным судорожным порогом (после черепно-мозговой травмы, инсульта, воспалительных процессов в области ЦНС); возраст до 18 лет, беременность, лактация.
10. Критерии эффективности. Исчезновение клинических и микробиологических показателей гонококковой инфекции.
11. Принципы подбора, изменения дозы и отмены. Внутрь, с небольшим количеством воды; взрослым - по 200-400 мг 2 раза в сутки или 400-800 мг раз в сутки (не более) в течение 7-10 дней; при гонорее - 400 мг однократно. В/в (капельно, в течение 1 ч), при тяжелых инфекциях - 200 мг в 5% растворе глюкозы. На фоне заболеваний печени суточная доза не должна превышать 400 мг, почек - зависит от С1 креатинина: при С1 креатинина 20-50 мл/мин. первая доза - 200 мг, затем 100 мг каждые 24 ч, менее 20 мл/мин. - 200 мг, далее 100 мг каждые 48 ч. Неэффективность препарата. Возникновение аллергической реакции на препарат.
12 Передозировка. Симптомы: сонливость, тошнота, рвота, головокружение, дезориентация, заторможенность, спутанность сознания. Лечение: промывание желудка, поддержание жизненно важных функций.
13. Предостережения и информация для медицинского персонала.
Для выявления побочных эффектов - наблюдение за состоянием кожных покровов и ЖКТ.
14. Особенности применения и ограничения в пожилом возрасте, при недостаточности функции печени, почек и др. Больные должны избегать инсоляции, поскольку хинолоны могут вызывать реакции фотосенсибилизации, хотя частота их на фоне применения этих препаратов крайне мала. Заболевания ЦНС типа эпилепсии или церебрального атеросклероза - из-за возможности возбуждающего действия на ЦНС. Во избежание кристаллурии больной должен быть хорошо гидратирован. У больных с почечной недостаточностью применять с осторожностью.
15. Побочные эффекты и осложнения: желудочно-кишечные: тошнота, рвота, диарея, желудочный дискомфорт и анорексия; головокружение, головная боль, бессонница, светобоязнь и слабость; сыпь, лихорадка, зуд и отек. В редких случаях описывали повышение активности сывороточных ферментов, жажду, лихорадку, нервозность, тахикардию, тремор, стоматит и фотосенсибилизацию.
16. Взаимодействие с другими лекарственными средствами. Хотя такие препараты, как рифампин, хлорамфеникол, и другие ингибиторы белкового синтеза достоверно не влияют на активность офлоксацина, их одновременного назначения следует избегать. Нитрофурантоин не следует назначать одновременно из-за антагонистического действия.
Антациды, содержащие алюминий и магний, влияют на всасывание, поэтому их также не следует назначать одновременно. Н -блокаторы не влияют на всасывание. Офлоксацин не повышает сывороточных концентраций теофиллина, поэтому он является препаратом выбора для больных, получающих лечение теофиллином (при бронхиальной астме). У офлоксацина нет доказанного синергизма с другими препаратами. Однако его можно сочетать с бета-лактамами, аминогликозидами и метронидазолом для получения аддитивного действия, поскольку со всеми этими препаратами он совместим.
-блокаторы не влияют на всасывание. Офлоксацин не повышает сывороточных концентраций теофиллина, поэтому он является препаратом выбора для больных, получающих лечение теофиллином (при бронхиальной астме). У офлоксацина нет доказанного синергизма с другими препаратами. Однако его можно сочетать с бета-лактамами, аминогликозидами и метронидазолом для получения аддитивного действия, поскольку со всеми этими препаратами он совместим.
17. Применение лекарства в составе сложных лекарственных средств. Не применяется.
18. Предостережения и информация для пациента. С целью профилактики инфекции половому партнеру следует пользоваться презервативом. Для предупреждения реинфекции может потребоваться одновременное лечение партнера. Соблюдать осторожность при появлении головокружения.
19. Дополнительные требования к информированному согласию пациента:
-
разъяснить характер, цель, продолжительность, а также информацию о возможных неблагоприятных эффектах лечения. Получить согласие пациента к сотрудничеству с врачом, выполнению всех требований и рекомендаций.
20. Форма выпуска, дозировка:
-
таблетки, покрытые оболочкой, по 200 мг;
Инфузионный раствор по 200 мг/100 мл.
СПЕКТИНОМИЦИН (Spectinomycin)
1. Международное непатентованное название Спектиномицин.
2. Основные синонимы: Кирин, Тробицин.
3. Фармакотерапевтическая группа. Синтетические антибактериальные средства. Аминоциклион.
4. Основное фармакотерапевтическое действие и эффекты. Оказывает бактериостатическое действие, подавляя синтез белка рибосомами бактериальных клеток. Имеются также сведения о том, что спектиномицин вызывает нарушение целостности клеточных мембран.
5. Краткие сведения о доказательствах эффективности. К препаратам, обладающим комплаентностью, относится, в частности, тробицин (спектиномицин), вводимый однократно в курсовой дозе - 2,0. Тробицин эффективен в 96% случаев. В 1 систематическом обзоре РКИ показано, что при гонококковой инфекции применение некоторых фторхинолонов, цефалоспоринов или спектиномицина высокоэффективно и безопасно (уровень убедительности доказательства А).
6. Краткие результаты фармакоэкономических эффектов. Данных нет.
7. Фармакодинамика, фармакокинетика, биоэквивалентность для аналогов. Главное клиническое значение имеет действие спектиномицина на гонококки, в том числе на штаммы, резистентные к пенициллину. Умеренно активен в отношении некоторых энтеробактерий и уреаплазм. В связи с плохим всасыванием в кишечнике применяется только в/м. Максимальная концентрация в сыворотке крови достигается через 1-2 ч. В незначительной степени связывается с белками плазмы крови. Достигает высоких концентраций в моче. Не метаболизируется. Выводится почками в течение 48 ч в биологически активной форме. Период полувыведения - 1-3 ч, при выраженной почечной недостаточности (клиренс креатинина < 20 мл/мин.) он возрастает до 10-30 ч. При гемодиализе концентрация спектиномицина в сыворотке крови снижается на 50%.
8. Показания. Гонококковая инфекция.
9. Противопоказания. Аллергические реакции на спектиномицин. Не следует применять у детей первого года жизни.
10. Критерии эффективности. Исчезновение клинических и микробиологических показателей гонококковой инфекции.
11. Принципы подбора, изменения дозы и отмены. При неосложненной гонорее. Взрослые: для взрослых: при неосложненной урогенитальной и ректальной гонорее - в/м 2 г однократно; при осложненной форме гонореи - в/м по 2 г 2 раза в сутки (до 7-14 дней). Для детей: при массе тела до 45 кг доза составляет 40 мг/кг, свыше 45 кг - см.схемы лечения для взрослых. Препарат отменяют при неэффективности терапии и возникновении аллергической реакции.
12. Передозировка и методы ее коррекции. Для лечения случаев передозировки рекомендованы симптоматические меры.
13. Предостережения и информация для медицинского персонала.
Для выявления побочных эффектов - наблюдение за состоянием кожных покровов и ЖКТ.
14. Особенности применения и ограничения в пожилом возрасте, при недостаточности функции печени, почек и др. Адекватные и строго контролируемые исследования у людей не проводили. Однако спектиномицин рекомендовали для лечения гонококковых инфекций у беременных женщин с аллергией на пенициллины и цефалоспорины. В экспериментах на животных неблагоприятного влияния спектиномицина на плод не выявлено. Осложнений у детей, находящихся на грудном вскармливании, не зарегистрировано. Спектиномицин может применяться для лечения гонококковых инфекций у детей с аллергией на пенициллины или цефалоспорины. Информация о каких-либо особенностях эффекта спектиномицина у людей пожилого возраста отсутствует.
15. Побочные эффекты и осложнения: озноб, лихорадка, зуд или покраснение кожи, головокружение, спастические боли в животе, тошнота, рвота, инфильтраты в месте инъекций.
16. Взаимодействие с другими лекарственными средствами. Антациды, содержащие алюминий и магний, влияют на всасывание, поэтому их также не следует назначать одновременно.
17. Применение лекарства в составе сложных лекарственных средств. Не применяется.
18. Предостережения и информация для пациента. С целью профилактики инфекции половому партнеру следует пользоваться презервативом. Для предупреждения реинфекции может потребоваться одновременное лечение партнера. Проконсультироваться с врачом, если улучшение не наступает в течение нескольких дней или появляются новые симптомы. Соблюдать осторожность при появлении головокружения.
19. Дополнительные требования к информированному согласию пациента. Разъяснить характер, цель, продолжительность, а также информацию о возможных неблагоприятных эффектах лечения.
20. Форма выпуска, дозировка:
порошок для приготовления инъекционного раствора 2 г во флаконах
Приложение 6
к протоколу ведения больных
"Гонококковая инфекция"
Библиография к протоколу ведения больных "Гонококковая инфекция"
|
Автор(ы) |
Название публикации |
Выходные данные |
|
Commun Dis. Intel. Antimicrobial resistance in gonococci |
The WHO Western Pacific Region Gonococcal Antimicrobial Surveillance Programme |
WHO Western Pacific Region, - 1997/-Dec/25/-21/ P 349-353/ |
|
George S. Schuster DDS, MS, PhD |
Oral infection |
Infectious Disease Clinics of North America Volume 13 - Number 4 - December 1999 W.В.Saunders Company |
|
Wong ML, Chan RK |
A prospective study of pharyngeal gonorrhoea and inconsistent condom use for oral sex among female brothel-based sex workers in Singapore |
Int J STD AIDS 1999 |
|
Lind I. |
Antimicrobial resistance in N.Gonorrhoeae |
WHO Collaborating Centre for Reference and Research in Gonococci, Denmark. Clin. Infect. Dis. - 1997. - 24 Suppl 1. - s.93-97 |
|
Hook E.W., Handsfeld H.H. |
Gonococcal infections in the adult |
Sexually Transmitted Diseases 3 |
|
ГУ ЦНИКВИ |
Методические материалы по диагностике, лечению наиболее распространенных инфекций, передаваемых половым путем (ИППП) и заболеваний кожи |
Протоколы ведения больных. 2001, с.31-41 |
|
Кубанова А.А., |
Особенности выявления заболеваний, передаваемых половым путем, у пациентов, обращающихся в кабинеты анонимной диагностики |
Вестник дерматологии венерологии - 1998 - N 3 - с.74-76 |
|
Кисина В.И., |
"Клинико-микробиологическое и фармакоэкономическое обоснование выбора фторхинолонов для лечения гонорейной и хламидийной инфекций" |
Ж.-л. "Проблемы стандартизации в здравоохранении". |
|
Кунцевич Л.Д., |
Динамика чувствительности к пенициллину и b-лактамазо- |
Вестник дерматологии и венерологии - 1999 - N 1. - С.35-37 |
|
Страчунский Л.С., |
Чувствительность гонококков к |
ИППП. - 1999. - N 2. - С.26-29 |
|
Страчунский Л.С., |
Определение чувствительности гонококков к антибактериальным препаратам |
Клиническая микробиология и антимикробная химиотерапия /2003. -Т.5. - N 2 - С.175-182 |
|
Кубанова А.А., |
Антибактериальная терапия гонореи в свете последних международных рекомендаций |
Клиническая микробиология и антимикробная химиотерапия /2002. - Т.4. - N 4. - С.364-378 |
|
CDC, М3 США |
Руководство по лечению заболеваний, передаваемых половым путем, 2002 |
Ассоциация по борьбе с ИППП, САНАМ, 2002 с.71-82 |
|
Sexually Transmitted Diseases Treatment Guidelines 2002 |
Gonococcal infections |
Р.36-37 |


 ed. New York: McGray-Hill, 1999
ed. New York: McGray-Hill, 1999